Автор: Greg Marrinan
Обзор
Предлежание плаценты (ПП) встречается у 0,3-2,0% всех беременностей. С увеличением возраста матери увеличивается риск возникновения данного состояния.
Предлежание плаценты – это состояние, при котором ткань плаценты находится ненормально близко к внутренней части шейки матки. Существует 4 общепризнанных подтипа ПП:
- Полное или центральное, при которой плацента перекрывает полностью внутренний зев матки;
- Неполное или частичное, при котором плацента частично перекрывает внутренний зев матки;
- Краевое, при котором ткань плаценты прилегает, но не перекрывает внутренний зев матки;
- Низко лежащая плацента, которая находится ненормально близко к внутреннему зеву матки, но не перекрывает его совсем.
Зарегистрированная частота предлежания плаценты во втором триместре почти в 10 раз выше, чем при родах. Наиболее вероятная теория данного явления предполагает, что в третьем триместре нижний сегмент матки удлиняется быстрее, чем увеличивается плацента. Таким образом, плацента, которая кажется маргинальной или низко лежащей на 20 неделе, может располагаться нормально к приближению срока родов. Однако, результаты большинства исследований этого явления, указывают на то, что полное предлежание плаценты во втором триместре редко возвращается к нормальной позиции в срок родов.
Магнитно-резонансная томография
Обычно плацента относительно однородна. Интенсивность ее сигнала на T1-взвешенных изображениях является низкой и немного выше, чем у миометрия. На T2-взвешенных изображениях плацентарная ткань имеет высокую интенсивность сигнала, и ее можно четко отличить от соседнего плода, матки и шейки матки. Сагиттальные изображения лучше всего демонстрируют положение плаценты по отношению к внутреннему зеву матки. Иногда в краях плаценты могут быть видны вены эндометрия.
Нормальные физиологические кальцификации плаценты, которые происходят во время поздней беременности, обычно не видны на МРТ.
Диагноз предлежания плаценты устанавливается при обнаружении того, что плацентарная ткань покрывает весь или часть внутреннего зева матки.
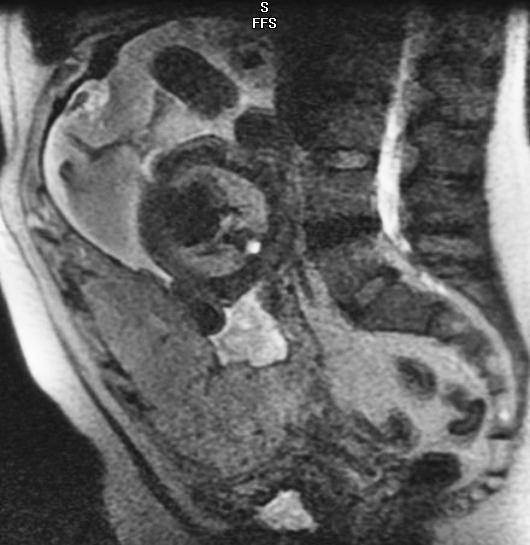
Рисунок 1: Сагиттальное Т2-взвешенное изображение (SSFSE) показывает полное предлежание плаценты при 28-недельной беременности.
Точность постановки диагноза
Крупные проспективные исследования не были проведены для изучения точности МРТ в диагностике предлежания плаценты. Тем не менее проведенные серии снимков показали, что результаты похожи и, возможно, немного лучше, чем результаты УЗИ.
Автор не обнаружил зарегистрированные ложноотрицательные результаты в литературе. Ложноположительные результаты могут быть следствием сокращения миометрия в нижнем сегменте матки при визуализации. Хотя плацентарный край остается отличительным от сокращенной мышцы и внутреннего зева матки, но расстояние между плацентарным краем и осью может уменьшиться, что приведет к ложному диагнозу низко лежащей плаценты. В крайних случаях край плаценты может вступать в контакт или даже перекрывать часть внутреннего зева матки и тем самым имитировать предлежание плаценты.
Визуализационные маркеры
Неспособность диагностировать предлежание плаценты может иметь серьезные последствия во время последних триместров и во время родов. Относительно высокая частота предлежания плаценты во втором триместре не должна приводить к тому, что врач не может диагностировать это состояние. Всякий раз, когда диагноз подозревается рекомендуется дальнейшая оценка. Почти во всех случаях эта оценка включает повторное УЗИ в течение третьего триместра.
Следует проявлять осторожность, чтобы не перепутать более серьезную ситуацию, такую как отслоение или врастание плаценты, с предлежанием плаценты, потому что лечение этих состояний отличается. Кроме того, врач должен избегать ошибок при поиске. Возможность одного из этих диагнозов, осложняющих предлежание плаценты, должна быть исключена.
Время, необходимое для организации и проведения адекватного обследования, может ограничить его полезность, особенно в условиях острого материнского кровотечения.
В настоящее время использование МРТ для диагностики предлежания плаценты должно быть ограничено несколькими конкретными случаями, и МРТ следует использовать только после того, как УЗИ не дали адекватной информации.
Ультразвуковая диагностика
Если можно визуализировать внутреннее зево матки и если плацентарная ткань не перекрывает его, предлежание плаценты исключается. Тем не менее, должна быть предпринята попытка определить самый нижний край плаценты и определить расстояние между ним и внутренней осью. Когда головка плода скрывает плаценту, расположенную сзади, или когда нижняя граница плаценты не визуализируется с помощью трансабдоминальной визуализации, трансвагинальный или трансректальный подход почти всегда адекватен для выявления ее положения.
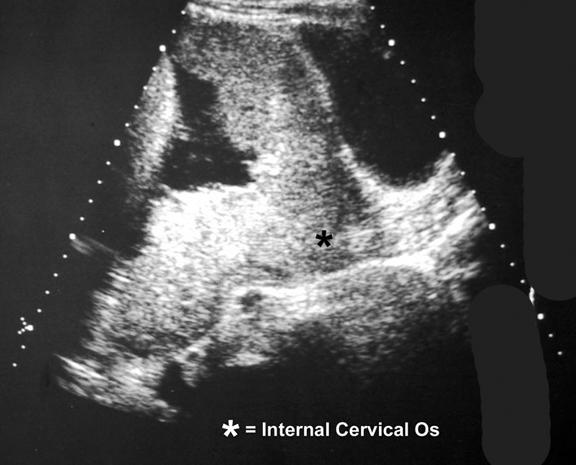
Рисунок 2: Продольная трансабдоминальная сонограмма демонстрирует полное симметричное предлежание плаценты.
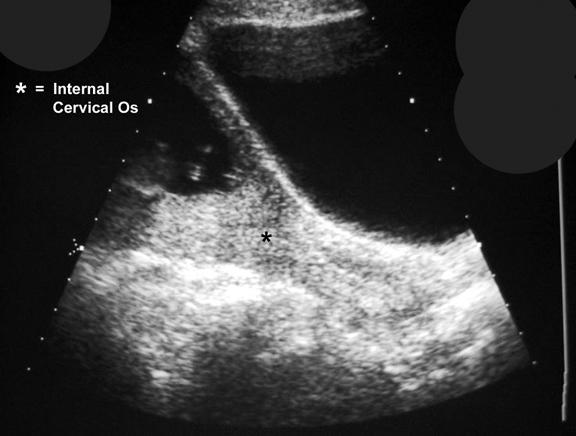
Рисунок 3: На УЗИ показано асимметричное полное предлежание плаценты.
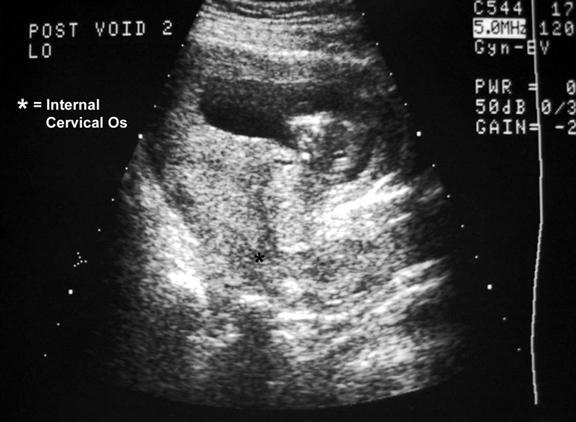
Рисунок 4: Продольная сонограмма той же пациентки показывает, что результаты у нее связаны не с чрезмерно растянутым мочевым пузырем, а с истинным предлежанием плаценты.
Хотя диагностические критерии могут различаться в разных учреждениях, любой из следующих результатов исключает предлежание плаценты:
- прямое наложение предлежащей части плода и шейки матки без места для вставленной ткани;
- наличие околоплодных вод между предлежащей частью плода и шейкой матки, без присутствия плацентарной ткани;
- расстояние более 2 см между нижней частью плаценты и внутренней частью зева матки при прямой визуализации.
Состояния, которые чаще всего ошибочно диагностируются как предлежание плаценты, представляют собой перенаполнение мочевого пузыря и сокращение миометрия. Чрезмерное расширение объема мочевого пузыря у матери создает давление на переднюю часть нижнего сегмента матки, сжимая его у задней стенки и вызывая удлинение шейки матки. Таким образом, нормальная плацента может лежать в основе внутреннего зева. Шейка матки должна быть не длиннее 3-3,5 см в течение третьего триместра. Если длина шейки матки превышает 3,5 см или если имеется подозрение на удлиненную шейку матки, дальнейшая визуализация должна выполняться после того, как пациент опустошит мочевой пузырь. Поскольку трансвагинальная визуализация выполняется, когда мочевой пузырь пациента пуст, эта ловушка должна возникать очень редко.
Во время сокращения миометрия могут возникать две ситуации, имитирующие предлежание плаценты: во-первых, стенка матки может утолщаться и имитировать ткань плаценты. Во-вторых, нижний сегмент матки может укорачиваться и приводить нижний край плаценты в контакт с внутренней частью шейки матки, создавая состояние, которое имитирует предлежание плаценты. Чтобы избежать этой ловушки, следует предположить сокращение, если миометрий толще 1,5 см. Результаты повторной визуализации, выполненной через 30 минут, должны быть достаточными, чтобы исключить это условие.
Точность постановки диагноза
С квалифицированным оператором УЗИ более чем на 95% точные. Трансвагинальная оценка плаценты имеет 1% ложноположительных результатов и 2% ложноотрицательных результатов.
Трансабдоминальные УЗИ являются тестом выбора для подтверждения предлежания плаценты. Общая точность УЗИ в оценке предлежания плаценты составляет 93-98%. Трансректальные исследования имеют отрицательную прогностическую ценность почти 100% для этого диагноза.
Визуализационные маркеры
Следует соблюдать осторожность при диагностике предлежания плаценты во втором триместре. Сообщается, что это состояние встречается в 10-100 раз чаще, чем во время первого триместра.
Вероятность врожденных аномалий и поперечного позиционирования плода несколько выше у пациентов с предлежанием плаценты, чем у других. Особое внимание следует уделить документированию таких результатов.
Основное ограничение УЗИ в диагностике предлежания плаценты связано с гестационным возрастом на момент постановки диагноза.