Автор: Masahiro Kitami.
Вступление
В детской популяции неотложные состояния мочеполовой системы являются довольно распространенными и могут иметь серьезные последствия. Они включают перекрут яичка, эпидидимит, травмы яичка, острый идиопатический отек мошонки (AISE), перекрут яичников и чрезвычайные ситуации, включающие ассоциации мочеполовых аномалий, таких как синдром Вундерлиха.
Эти заболевания разнообразны, и в их диагнозе есть ловушки. Наряду с традиционной УЗИ были разработаны новые методы, такие как CEUS, тканевая эластография и 3D сонография.
Перекрут яичка
Этиологические исследования острых состояний мошонки показали, что распределение заболеваний варьировал в зависимости от возраста. У детей младшего возраста (0-12 лет) чаще всего было выявлено перекрут придатка (47%), следом перекрут яичка (34%) и эпидидимит (4%). У лиц в возрасте 13-21 лет преобладали перекрут яичек (86%), а затем перекрут придатка (9%). Таким образом, перекрут яичка всегда следует учитывать в дифференциальной диагностике, особенно у подростков.
Перекрут яичка (ПЯ) является настоящей чрезвычайной ситуацией и вызывает наибольшее беспокойство в условиях острой мошонки. ПЯ – вращение яичка с перекрутом семенного канатика; это приводит к сосудистому инсульту, приводит к ишемии яичка и, в конечном счете, некроза. Золотое время для уменьшения перекрута составляет 6-8 часов. Уровень спасения составляет почти 100% при лечении в течение 6 часов после начала, но быстро уменьшается со временем, снижается до 70% в течение 6-12 часов и 20% в течение 12-24 часов.
Таким образом, необходима правильная диагностика и оперативное вмешательство. Однако почти 50% клинически диагностированных случаев перекрута яичка является ложными положительными, что делает особенно важным сонографическую диагностику.
Существуют два репрезентативных типа ПЯ: екстравагинальный и интравагинальный. Интравагинальный перекрут всречается гораздо чаще, чем екстравагинальный.
Интравагинальный перекрут
Интравагинальный перекрут семенного канатика происходит вследствие чрезмерной подвижности яичка и семенного канатика вследствие ненормального прикрепления влагалищной оболочки мошонки, которая известна как «колоколообразная деформация». Этот тип перекрута встречается обычно у подростков, хотя он также возможен у новорожденных. Ожидаемая частота составляет 4 на 100 000 для мальчиков в возрасте <18 лет.
Типичным примером является боли в мошонке при внезапном наступлении и дальнейшем отеке мошонки. Однако в одном исследовании начальными симптомами были боли в животе и рвота без боли мошонки у 11% (9 из 84) пациентов. При дифференциальной диагностике случаев боли внизу живота всегда следует иметь в виду ПЯ.
На УЗИ в серых шкалах эхотекстура сначала нормальная. Через 4-6 часов эхотекстура яичка показывает низкий эхогенный сигнал из-за отека (Рис. 1А, В). Через 24 часа она становится более гетерогенной, что отражает застой, ишемию и / или кровоизлияние. Неоднородность яичка свидетельствует о нежизнеспособности, тогда как гомогенная эхотекстура чрезвычайно хорошо выражает жизнеспособность яичка.
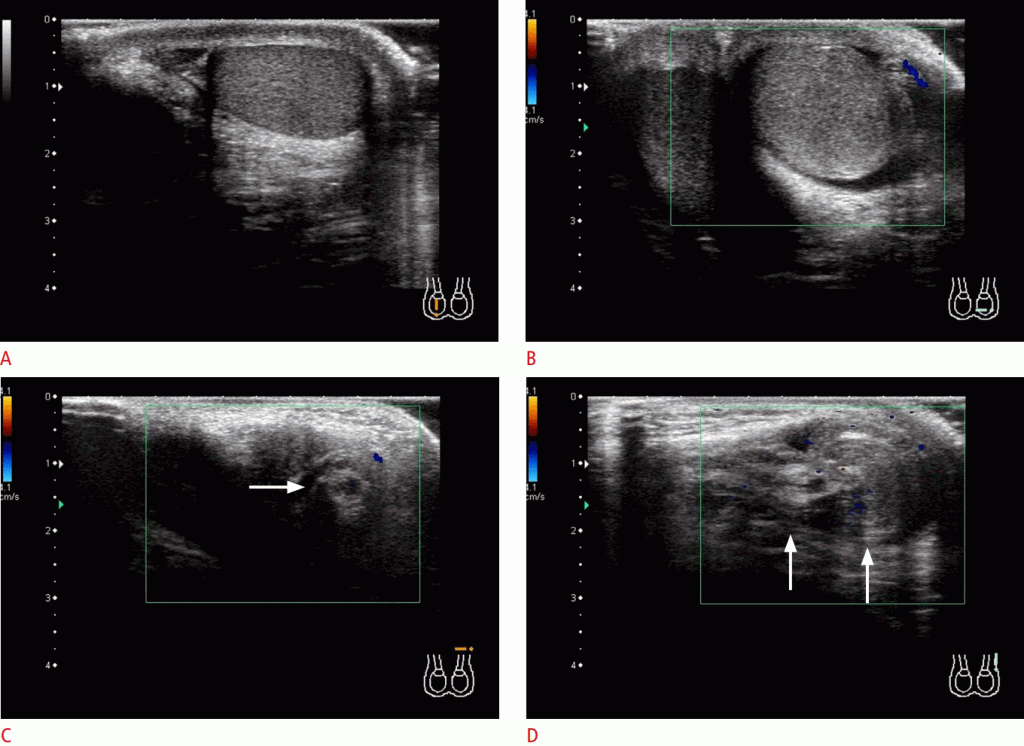
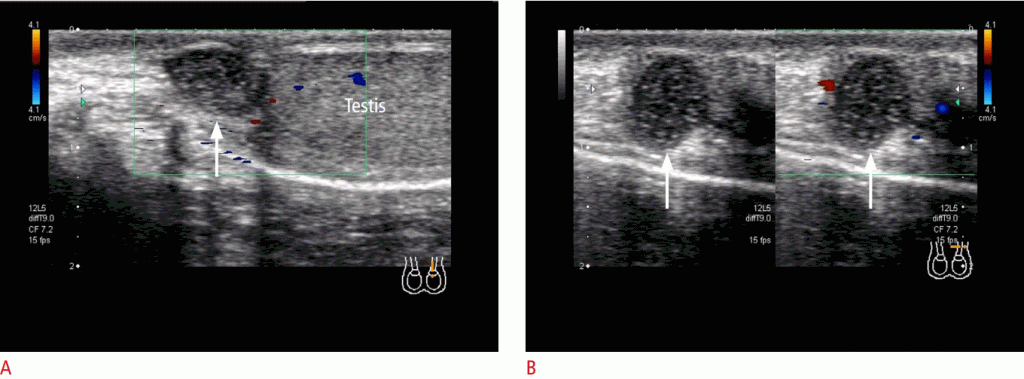
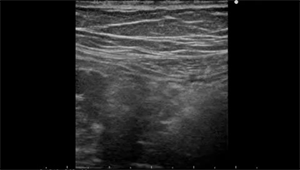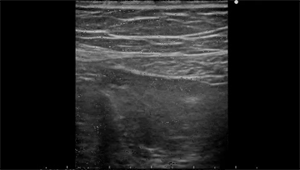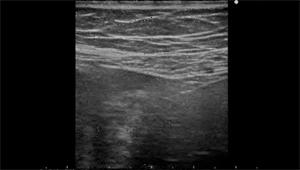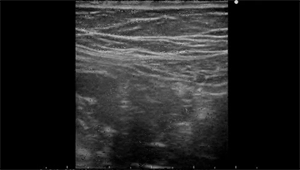
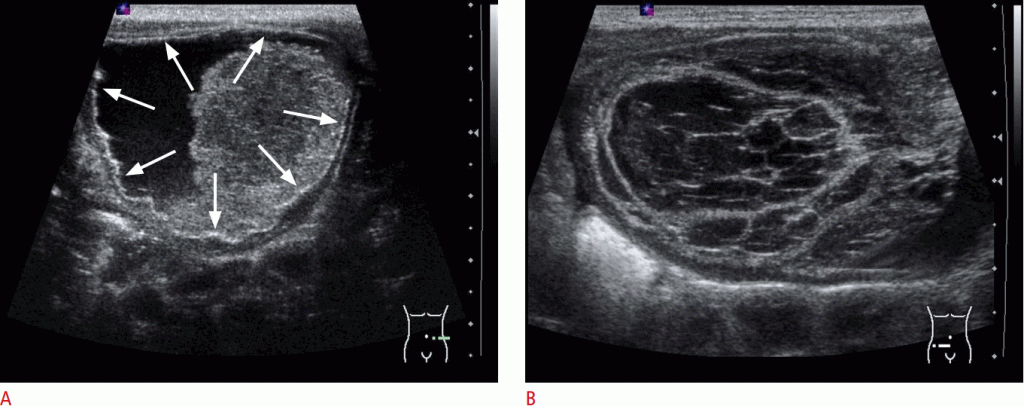
Рисунок 1: перекрут яичка (интравагинальный) у 12-летнего мальчика с внезапным началом левой паховой боли.
A, B. По сравнению с нормальным правым яичком (А), левое яичко увеличено и гетерогенное, и его сосудистость потеряна (В). Эти результаты существенно свидетельствуют о ПЯ. C, D. Закрученный семенной канатик (стрелки в C и D) видно в аксиальных (C) и сагиттальных (D) изображениях. Оперативные результаты показали ПЯ на 360 ° с обесцвечиванием. При хирургическом вмешательстве яички сохранились.
С помощью цветного или энергетического допплера можно оценить васкулярность яичка. Уменьшение или отсутствие пораженного тестикулярного потока имеет чувствительность 86% -100%, а специфичность 97,9% -100%. Энергетический допплер более чувствителен при обнаружении тестикулярного потока, чем цветной (97% против 88%). Этот метод очень ценный благодаря своей простоте, целесообразности, высокой чувствительности и высокой специфичности. Однако, пожалуй, сохраненная васкуляризация на цветном допплере не исключает ПЯ.
Перекрут яичка может проявляться как гиперемия на ранних стадиях вследствие венозной дилатации и сохраненного артериального потока. В таких случаях форма спектральной волны может быть информативной, демонстрируя повышенный индекс резистентности яичка с отсутствием диастолического потока свидетельствует о тяжелой венозной обструкции.
Прерывистый перекрут может проявлять гиперемию и может быть неправильно диагностироваться как орхит. Горизонтальное положение тестикулов и эпизоды обезболивания полезны для правильного диагноза.
Хотя цветные и энергетические доплеровские изображения имеют высокую чувствительность и специфичность, они используются для выявления косвенных выводов, свидетельствующих о ПЯ. Наиболее прямым выводом относительно ПЯ есть перекрученный семенной канатик, который называют «вихревым знаком» (Рис. 1 C, D).
Расположение скрученного семенного канатика меняется от простого дистального к внешнему кольцу выше или сзади от яичка. В случае неспаденого яички в паховом канале может быть расположен витой семенной канатик.
Также важным является наблюдение придатка. То есть, аномальная конфигурация и смещенное положение головки придатка яичка может быть единственным сонографическим заключением, что свидетельствует о перекруте. Таким образом, наблюдения епидидимиса особенно важно в случаях неполного ПЯ с сохраненным тестикулярным потоком. Кроме того, можно увидеть реактивные гидроцеле и утолщение стенки мошонки.
Подобно допплеровским изображением, CEUS может показывать отсутствие интратестикулярного усиления. Хотя в нескольких сериях, которые были опубликованы, не было обнаружено никакого преимущества по сравнению с допплеровской УЗИ, однако CEUS имеет потенциал обеспечить улучшенную чувствительность при обнаружении кровотока в яичках течение раннего детства, поскольку часто трудно продемонстрировать перфузию в пределах нормального яичка с использованием цветной допплеровской сонографии. Кроме того, CEUS может добавить полезную информацию для оценки сегментарного инфаркта, который может быть вторичным. Очаговое отсутствие усиления способствует дифференциации сегментарного инфаркта от опухолей.
На эластографии растет жесткость при ПЯ. Эластография может также предоставлять информацию о сперматогенезе после перекрута яичка. Более высокие значения жесткости были связаны с качественно и количественно пониженным сперматогенезом в животной модели.
Экстравагинальный перекрут
Экстравагинальный перекрут происходит вследствии преждевременного прикрепления влагалища к стенкам мошонки. Это приводит к искажению влагалищной оболочки, включая ее содержание. Этот механизм чаще всего встречается в пренатальном периоде.
Среди случаев перекрута у новорожденных примерно 80% являются пренатальными, которые трудно спасти, а примерно 20% – послеродовые, которые могут быть спасены. Хотя контралатеральная профилактическая орхиопексия является противоречивой, это может указывать на избежание риска анорхии.
Сонографические выводы экстравагинального перекрута меняются в зависимости от стадии. В острой стадии наблюдается выраженное расширение, с гетерогенностью и потерей васкулярности (Рис. 2А, В). Другие выводы включают линейные гипоэхогенные полосы (Рис 2А), жидкость субтуники и гидроцеле (Рис. 2). На поздних стадиях происходит пересыхание яичка с повышенной эхогенностью (Рис. 2В, D). Знание этих изменений является важным, поскольку тестикулярный поток часто опредиляется даже в нормальных яичках у новорожденных. В этой ситуации эластография также может быть полезной для визуализации затвердевания некротического яичка.
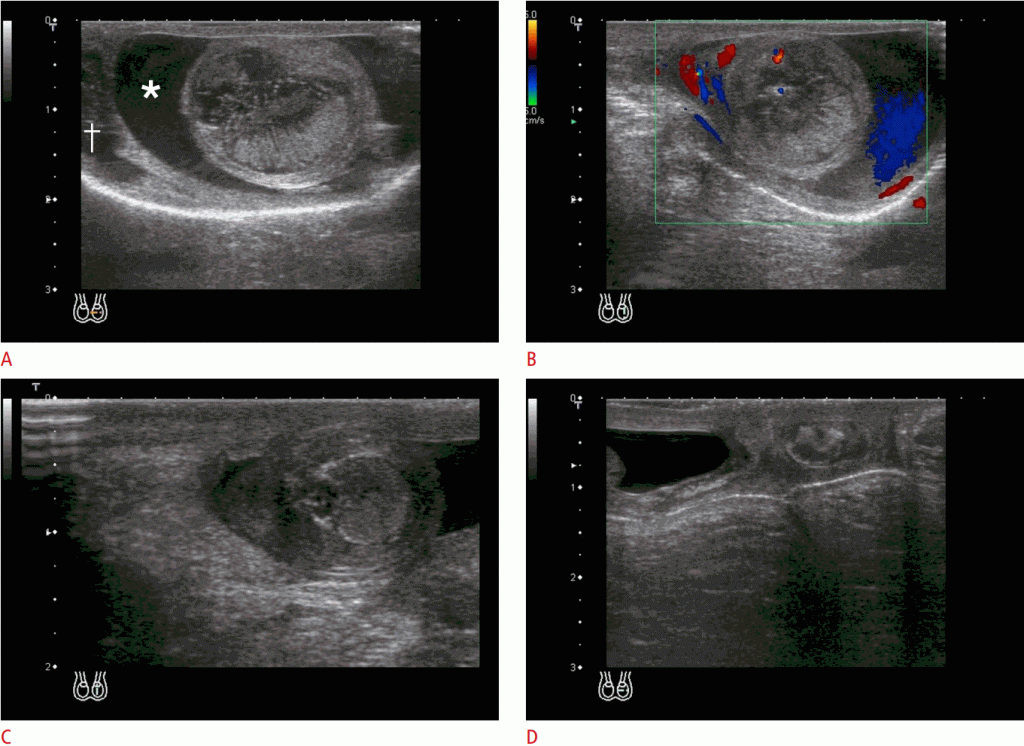
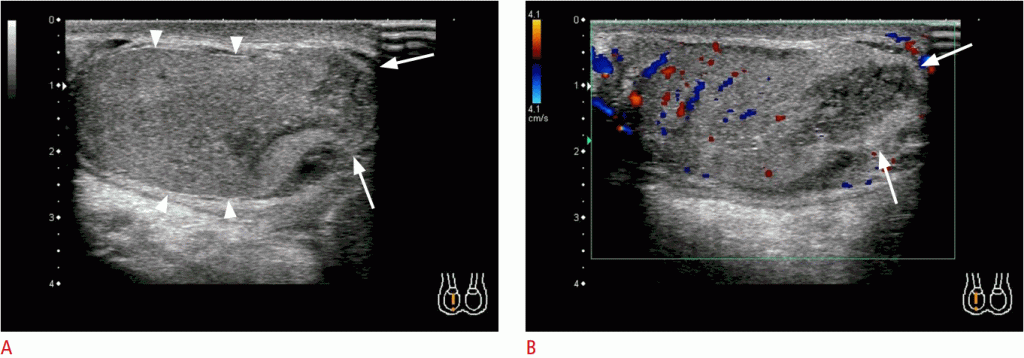
Рисунок 2: Перекрут яичка (екстравагинальний) у новорожденного с отеком левой мошонки.
А, В. Ультрасонография на 3-й день после рождения (А), расширенное яичко показывает гетерогенную эхогенность с линейными гипоэхогенными полосами, гидроцеле (звездочка) и жидкостью субтуники (кинжал) без васкулярности в яичках на цветном допплеровском изображении (В). Эти находки характерны для неонатального ПЯ. C, D. На день 25 (C) и 2 месяца (D) ультрасонография показывает “пересыхания” с повышенной эхогенностью и кальцификацией (любезно предоставлено доктором М. Микико, Национальным центром охраны здоровья и развития детей, Япония).
Эпидидимит
Эпидидимит также является распространенной причиной острой мошонки. Эпидидимит чаще встречается у подростков; случаи обычно включают организмы, которые передаются половым путем, такие как Neisseria gonorrhoeae и Chlamydia. У новорожденных репрезентативные возбудители – Escherichia coli, Pseudomonas и Aerobacter. Основные отклонения у новорожденных включают эктопическое отверстие мочеточника к семенному пузырьку, задние клапаны уретры и пузырно-кишечный рефлюкс.
Несмотря на то, что потребность в изучении изображений по основной причине является противоречивой, некоторые авторы считают, что пациенты с эпидидимитом, особенно в детстве или после второго эпизода, должны пройти оценку основного заболевания с помощью таких методов, как УЗИ и цистоуретрография. Это объясняется необходимостью правильного диагноза, хотя эпидидимит обычно лечится консервативно.
Сонографические находки включают набухание придатка яичка с пониженной эхогенностью (Рис. 3А, В), но могут быть гетерогенными, особенно при кровотечениях. Обычно поражается головка, однако и весь епидидимис может быть привлечен (Рис 3В). Тяжелый отек часто наблюдается у пациентов с урогенитальными нарушениями.
Окружающие реактивные изменения, такие как гидроцеле и утолщение стенки мошонки, также распространены. На цветной и энергетической доплеровской визуализации перфузия придатка увеличивается (Рис 3, с), индекс резистентности уменьшается до менее чем 0,5-0,7.
Распространение воспаления вызывает орхит (эпидидимо-орхит) в 20% – 40% случаев, проявляя увеличение, гетерогенную эхогенность и повышенную сосудистость. В случае формирования абсцесса или инфаркта яичка, вторичного по отношению к эпидидиморхиту, CEUS может предложить дополнительную информацию. Эти условия визуализируются как неутвержденные область, а абсцессы проявляют сильное периферическое усиления. В случаях очагового орхита новообразования можно включить в дифференциальный диагноз. Эластография может дифференцировать орхит, с мягкой эластичностью, от новообразований, с жесткой эластичностью.
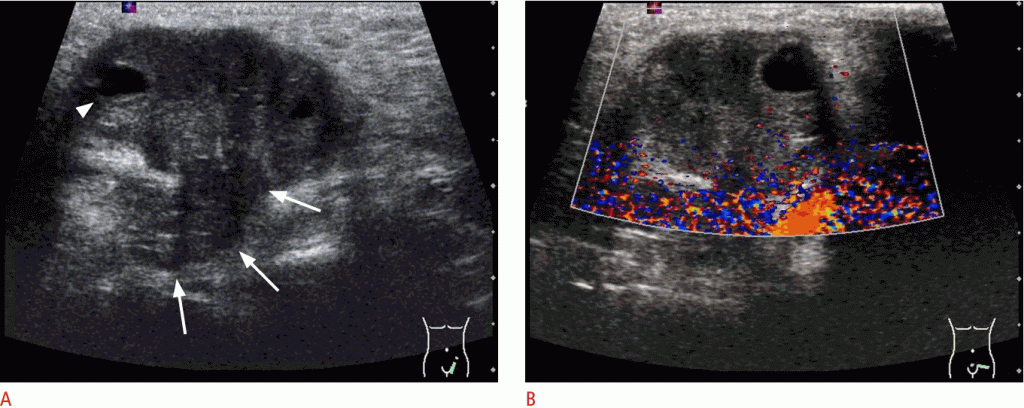
Рисунок 3: Эпидидимит у 5-летнего мальчика с болью в правой мошонке.
A-C. Придаток яичка имеет заметное увеличение как головки (стрелки в А), так и тела (стрелки в В), а также повышенную сосудистость придатка (С). Также наблюдается утолщение стенки мошонки (А-С).
Перекрут придатка яичка
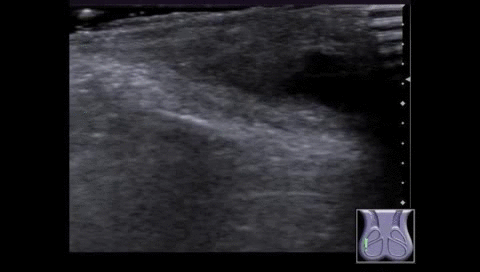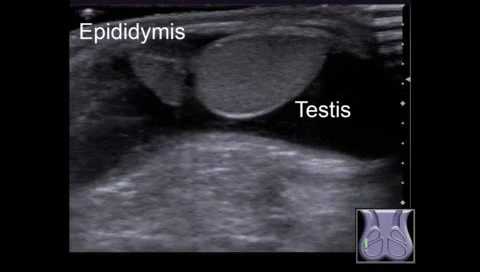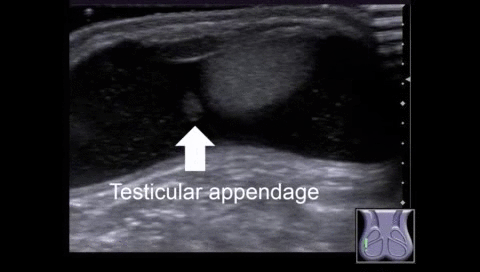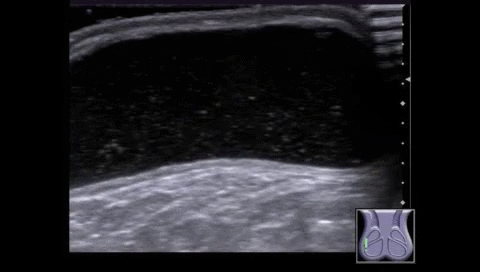
В большинстве случаев (91% -95%) при ПЯ придаток втягивается в процесс довольно редко. Часто это происходит у мальчиков в возрасте 7-14 лет. Перекрут придатка связан с холодным сезоном. Во время физического обследования ПП можно рассматривать как синеватый узелок через верхнюю кожу. Этот «знак синей точки» специфичен для ПП, но его чувствительность достигает 21%. Итак, важная эхографическая диагностика.
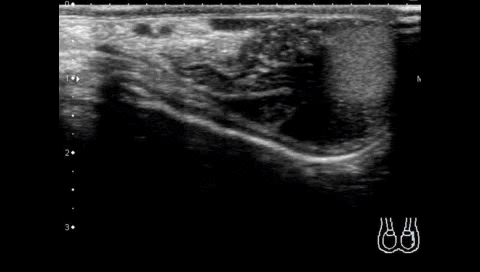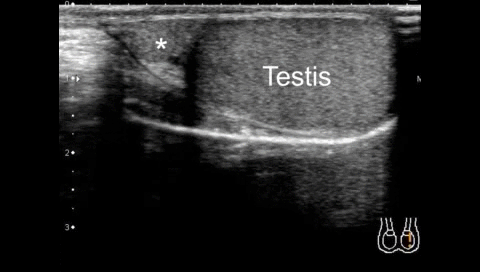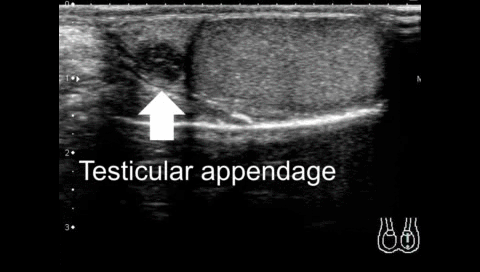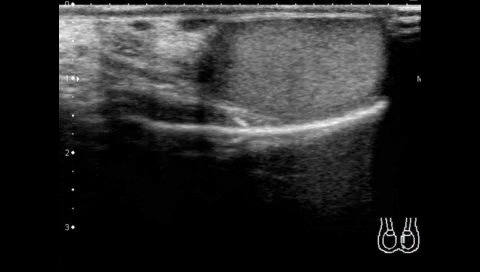
На УЗИ в серых шкалах придаток яичка обычно наблюдается на медиальной стороне верхнего полюса яичка (Рис. 4, видео 1, 2). Изображение придатка яичка не указывает на перекрут, поскольку придаток является нормальной структурой. Ранее считалось, что скрученный придаток обычно гиперэхогенен, но недавнее исследование показало, что эхогенность меняется со временем. Скрученный придаток изначально является гипоэхогенным, но может быть гиперэхогенным после> 24 часов.
Гипоэхогенной придаток обычно имеет вид соли и перца, с многочисленными яркими пятнами и перегородками. Закрученные придатки показывают набухания (размером от 3 до 17 мм) (Рис. 5А) по сравнению с нормальными придатками (1-7 мм) (Карт. 4).
Дополнительные выводы включают расширение гидроцелевих яичек и эпидидима, что потенциально может привести к ошибочной диагностики эпидидимита. ПП лечится консервативно, что также справедливо для эпидидимита. Однако, в случае ПП, применяется ручная раскрутки под УЗИ контролем. В случае эпидидимита может понадобиться проверка основной причины. Таким образом, точная диагностика остается важной. Степень успешности ручной раскрутки зависит от эхогенности 91% для гипоэхогенного, 75% для изоэхогенных и 50% для гиперэхогенных придатков.
На цветных доплеровских изображениях не наблюдается сосудистого сигнала в скрученного придатка (Рис. 5В). После редукции придатки проявляют повышенную сосудистость и уменьшение размеров.
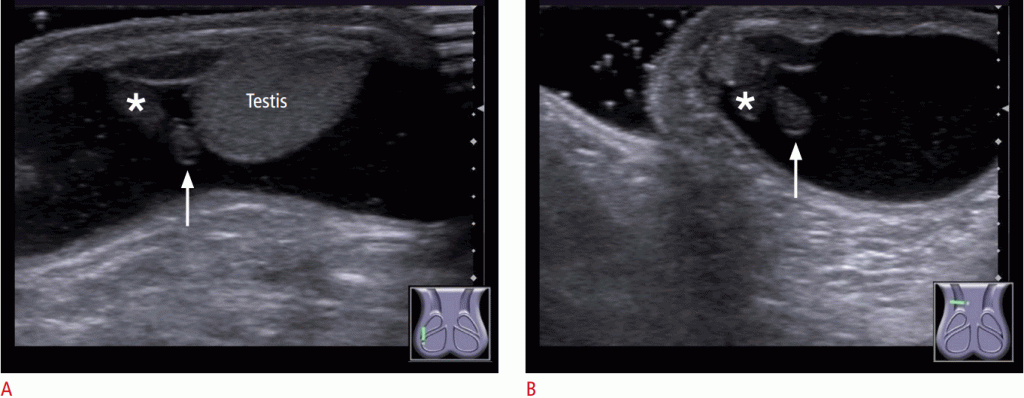
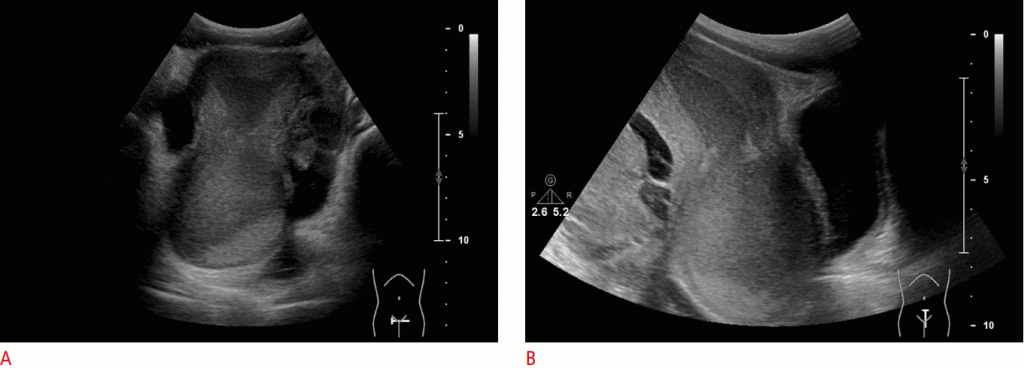
Рисунок 4: Нормальный придаток яичка у 3-летнего мальчика с правосторонним гидроцеле.
A. Сагиттальноу изображение показывает придаток (стрелка) в бороздке между придатком (звездочка) и яичком. B. Осевое изображения на уровне нижнего края головки эпидидима (звездочка) показывает придаток (стрелка) на медиальной стороне эпидидима (звездочка).
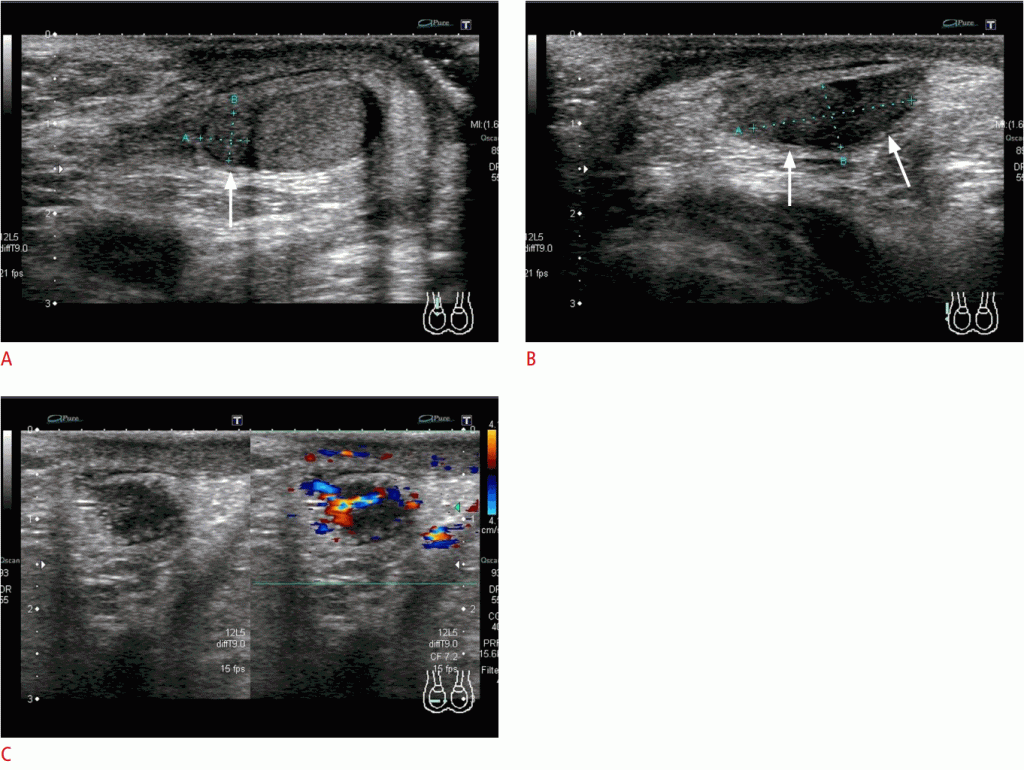
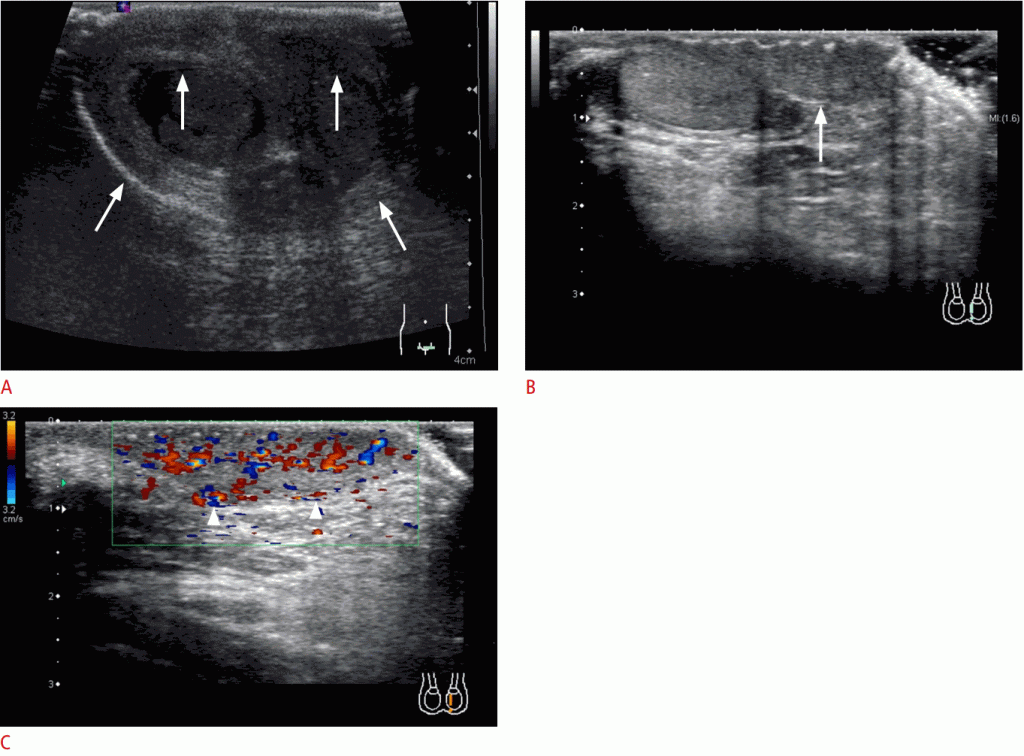
Рисунок 5: Перекрученный придаток яичка в 12-летнего мальчика с болями в левой мошонке и спине.
А, В. Цветные доплеровские изображения были получены в сагиттальном (А) и осевом виде (В). Придаток яичка (стрелки в А и В), расположенный на верхнем полюсе яичка, отек к> 8 мм. Сосудистость теряется в придатке (стрелки в А и В).
Травма яичка
Травма яичка вызывает кровоизлияние и инфаркт паренхимы, в конечном итоге приводит к некрозу. В серьезных случаях может возникнуть нарушение белковой оболочки, известное также как разрыв яичка, что сопровождается выпячиванием паренхимы.
Это является показанием к срочной хирургии, а раннее хирургическое вмешательство улучшает длительную функцию яичка.
Сонографические находки включают изменения в эхогенность вследствие кровотечения и ишемии, а нерегулярные контуры яичка и / или разрыв белковой оболочки предполагают разрыв яичка (Рис. 6А).
Рисунок 6: Разрыв яичка у 13-летнего мальчика.
A. Целостность белковой оболочки (БО) (наконечников стрел) является неясной на нижнем полюсе, и гетерогенная ткань яичек была повреждена (стрелки). В. В цветном допплеровском изображении пролапсированная ткань потеряла сосудистость (стрелки). Подтверждено разрыв БО; его реконструировали хирургическим путем, реактевировали пролапсированную некротическую ткань (любезно предоставлено д-ром М. Микико, Национальным центром охраны здоровья и развития ребенка, Япония).
Острый идиопатический отек мошонки
ОИОМ – есть самоограничивающиеся заболевание, обычно наблюдается у детей в возрасте до 10 лет (в среднем 6 лет). Его этиология неизвестна, но предполагается инфекция, аллергическая реакция и ангионевротический отек. ОИОМ показывает спонтанную регрессию, но рецидив также наблюдается в 21% случаев. Характерна эритема мошонки и отек без болезненности. Эритема и отек могут распространяться в область промежности и паховой области примерно в 50% случаев.
Лабораторные исследования показывают нормальные диапазоны, за исключением возможного наличия эозинофилии, что поддерживает теорию аллергической этиологии.
Сонографические находки включают утолщение стенки мошонки с гетерогенной поперечно-полосатой и отечной внешностью (Рис. 7А, В) и гиперваскулярностью (Рис. 7В) (называется знаком фонтана в двусторонних случаях) и возможной паховой лимфаденопатии. Однако эти выводы являются неспецифическими, и важно исключение других заболеваний.
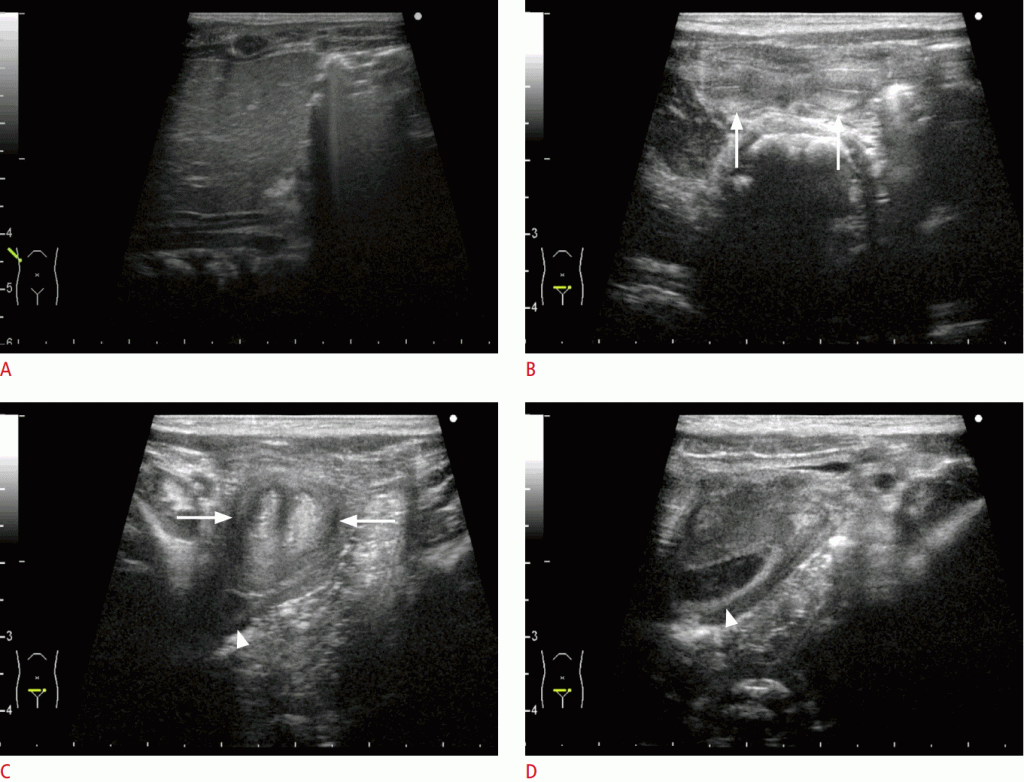
Рисунок 7: Два случая острого идиопатического отека мошонки: новорожденного с отеком мошонки (А) и 6-летнего мальчика с болью в мошонке (В, С).
A. Двустороннее стенки мошонки заметно утолщенные (стрелки). B, C. Стенка мошонки заметно утолщенна (стрелка в B) с повышенной васкуляризацией (наконечники стрел в C). Симптомы спонтанно улучшились у обоих пациентов.
Перекрут яичников
Перекрут яичников (ПЯ-ов) относится к перекруту сосудистой ножки, что приводит к нарушению сосудистой системы, что приводит к ишемии яичников и, в конечном счете, к некрозу. Может происходить аутоампутация, особенно при новообразовании. Этот катастрофическое состояние также важно в педиатрической отрасли. Существуют значительные индивидуальные различия во времени к инфаркту, и нет четкого времени для операции, в отличие от перекрута яичка.
Возрастное распределение является бимодальным, причем два пика встречаются у младенцев и подростков. ПЯ-ов гораздо чаще встречается на правой стороне из-за меньшего свободного тазового пространства на левой стороне благодаря сигмовидной кишке. Погружение обычно происходит в связи с массой яичников. Масса обычно доброкачественна, как правило, киста яичника или тератомы; зарегистрированный уровень злокачественности был лишь 1,8% в педиатрических случаях.
Наиболее распространенными сонографическими признаками являются расширение и неоднородность. Масса> 5 см есть 83% чувствительной к перекруту, хотя этот вывод не является специфичным.
Кровотечение яичников редко встречается у детей в препубертате, поскольку эндометриоз и тубоовариальный абсцесс чрезвычайно редки. Таким образом, геморрагическая киста яичников свидетельствует о перекруте.
В дополнение к кистозным массам яичников, вызывающим ПЯ-ов, интраовариальные кисты должны тщательно оцениваться. Периферически расположенные кисты (Рис. 8А), которые не являются истинными кистами и могут быть связаны с транссудацией жидкости вследствие перегрузки, имеют относительно высокую специфичность 74%. Увеличение яичников множественными периферическими кистами может показать высокую положительную прогностическую ценность (87,5%) и специфичность (93,3%). Согласно сообщению, фолликулярный кольцевой знак, или перифолликулярный гиперэхогенный край, имеет высокую специфичность (80%) и наблюдается, начиная с ранней стадии перекрута. Этот знак следует тщательно дифференцировать от акустического теневого артефакта нормальных фолликулов с точки зрения следующих особенностей: его видно концентрически вокруг фолликулов и имеет заметную толщину (1-2 мм).
Рекомендуется трансвагинальное сканирование, если это возможно, но этот признак также может быть обнаружена при трансабдоминальном сканировании. Уровень внутрифолликулярной жидкости-мусора является дополнительной фолликулярным признаком с высокой специфичностью (85%).
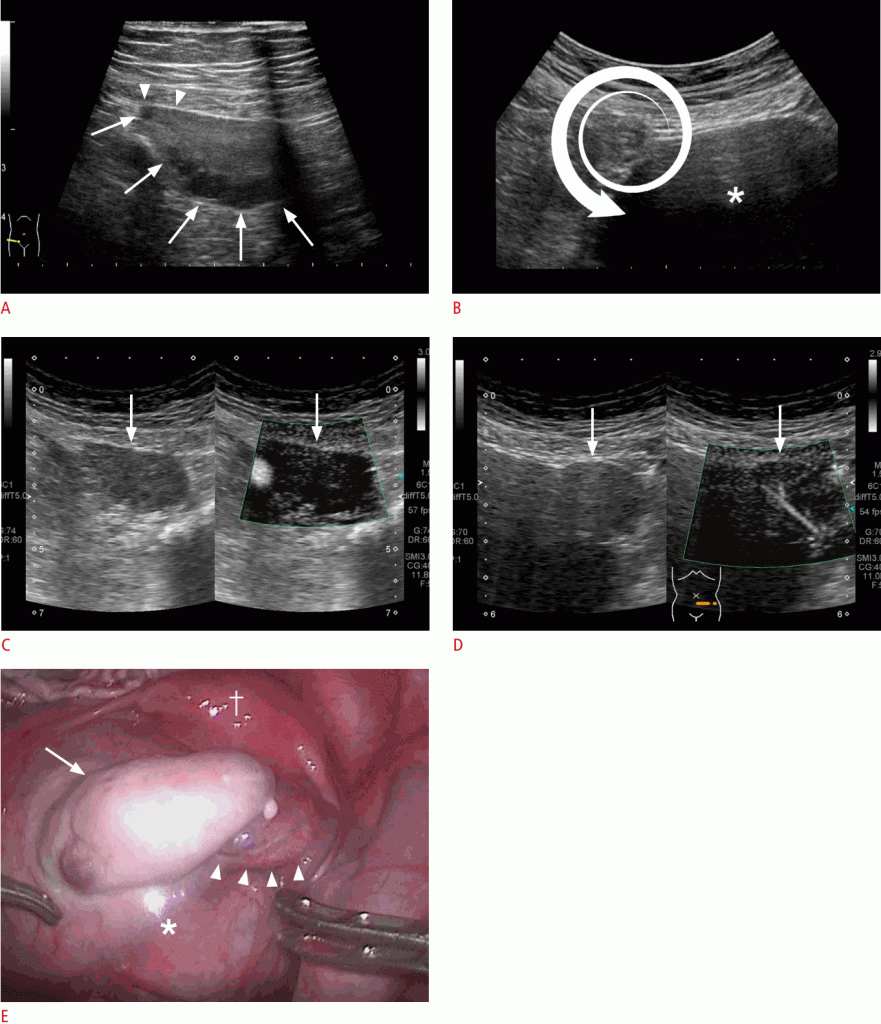
Рисунок 8: Перекрут яичников у 16-летней девушки.
A. Пораженный яичник показывает несколько периферически расположенных кист (стрелки). Заметим, что край яичника растягивается (наконечники стрел) за счет перекрута. B. Ножка яичника закручивается (в центре спиральной стрелки) и может рассматриваться как знак водоворота (видео 3). Также наблюдается большая паравориальная киста (причина перекрута) (звездочка). C, D. Сосудистость в пораженном яичнике является неясной (стрелки в C) по сравнению с нормальным яичником (стрелки в D) на прекрасной монохромной микрососудистой визуализации. Оперативное изображение показывает скрученную ножку (стрелки) яичника (стрелка). Звездочка указывает на прозрачную паравориальную кисту, а кинжал – на матку.
Другие классические признаки включают отек яичников, аномальное положение яичников, свободную жидкость в пространстве Дугласа и отсутствие васкуляризации яичников (Рис. 8С).
Ясно, что вихревой знак и витая ножка полезны и диагностически (Рис. 8В, видео 3). Это прямой вывод перекрута.
Неонатальный перекрут яичников следует рассматривать отдельно, поскольку это состояние обычно возникает антенально. У пациентов с неонатальным перекрутом яичников 91% имели кисты яичников на пренатальной УЗИ. УЗИ показывают сложные кистозные массы, свидетельствующие о геморрагии, с признаками, такими как мультисептация, эхогенные обломки и / или уровни жидкости (Рис. 9). Кальцификацию можно увидеть в некоторых случаях. Есть несколько подводных камней в диагностике неонатального перекрута. Половина яичников с перекрутом может показываться вне тазово и может неправильно диагностироваться как аппендицит или как абсцесс. Более того, утолщенная стенка может показывать эхогенный внутренний край, имитирующий дублирования кист (Рис 9А).
Рисунок 9: Два случая искажения яичников у новорожденных.
A. Кистозная масса наблюдается у ребенка 0 дней. Киста содержит мусор. На стенке кисты показано утолщение и эхогенный внутренний край (стрелки), имитирующий дублирования кисты. B. Кистозную массу наблюдают за 1 сутки ребенка. Стенка кисты утолщенная, и киста показана всесезонно. Это имитирует лимфатическую недостаточность (лимфангиомы).
Еще одно особое условие перекрута яичников наблюдается при грыжах яичников. Грыжа яичников обычно наблюдается у младенцев. Поскольку яичниковая сосудистая ножка сужается во внутреннем кольце, размер яичника относительно больше, чем ножка. Это обуславливает предрасположенность яичника к перекруту. Овариальная грыжа имеет риск перекрута, и необходимо оценить его возможность, включая васкуляризацию. Овариальная грыжа легко распознается как овальная масса с малыми кистами при УЗИ. Сонографические результаты искаженной грыжи яичников включают множественные кисты, увеличение яичников и гетерогенную гиперэхогенность. Можно увидеть также скрученную ножку и уменьшенную васкулярность (Рис 10).
Рисунок 10: Овариальная грыжа с перекрутом в 8-месячной девочки с левым паховым набуханием.
А, В. Масса содержит многочисленные кисты внутри нее, предполагая, что это яичник. Видно скручивания яичниковой ножки (стрелки в A), и васкулярность не обнаруживается на цветном допплеровском изображении (B). В фолликуле содержится мусор (головка стрелы в А).
Чрезвычайные ситуации согласно Ассоциации Мочеполовых Аномалий
Если имеется атрезия шейки матки, влагалища или девственной плевы, то они препятствуют прохождению менструальной крови при менархе, что приводит к гематометрии, которая также называется менструальной молиминой. Как правило, атрезия остается незамеченной до появления боли в животе. Таким образом, рентгенологи иногда сталкиваются со случаями гематометрии у девушек, имеющих острую боль в животе. При УЗИ показана дилатация матки эхогенной жидкостью (Рис. 11), с или без дилатации шейки матки, в соответствии с площадью атрезии. Уровень жидкости можно увидеть в некоторых случаях (Рис 11).
Рисунок 11: Гематометрия у 10-летней девушки до менархе, с рецидивирующими болями в животе в течение нескольких месяцев (менструальная молимина).
Осевые (А) и сагиттальные (В) изображения показывают расширенную полость матки с эхогенной жидкостью. Отмечают внутрибрюшные гематомы со сложной эхогенностью.
Атрезия матки или влагалища с аномалиями протока Мюллера часто сопровождается аномалиями почек. В частности, аплазия почек высоко прогнозирует ипсилатеральную обструктивную аномалию Мюллера, причем эта ассоциация встречается в более чем 50% случаев.
У больных с дисплазией почек подчеркнута важность исследования атрезии матки. В неонатальном периоде матка относительно большая из-за материнских и плацентарных гормонов и пригодна для исследования аномалий матки (Рис. 12). Однако после этого периода матка становится меньше до подросткового возраста и трудно понять, существует ли аномалия матки (Рис. 13). Таким образом, в случаях дисплазии почек, особенно аплазии почек, в новорожденном периоде рекомендуется исследовать утеровагинальные аномалии.
Рисунок 12: Правая почечная агенезия с дублированной маткой и ипсилатеральной влагалищной жидкостью (2-дневный новорожденный).
A. Правая почка показывает агенез. B-D. В тазовом сканировании четко видно дублированную матку (стрелки в В и С), при этом интравагинальная жидкость ипсилатеральна к почечной агенезии (наконечники С и D), что свидетельствует о повреждении матки и ипсилатеральной аномалии почек. Матка созрела в этот период, в отличие от 6-летней девушки, показанной на рис. 13. Этот период подходит для скрининга на аномалии матки.
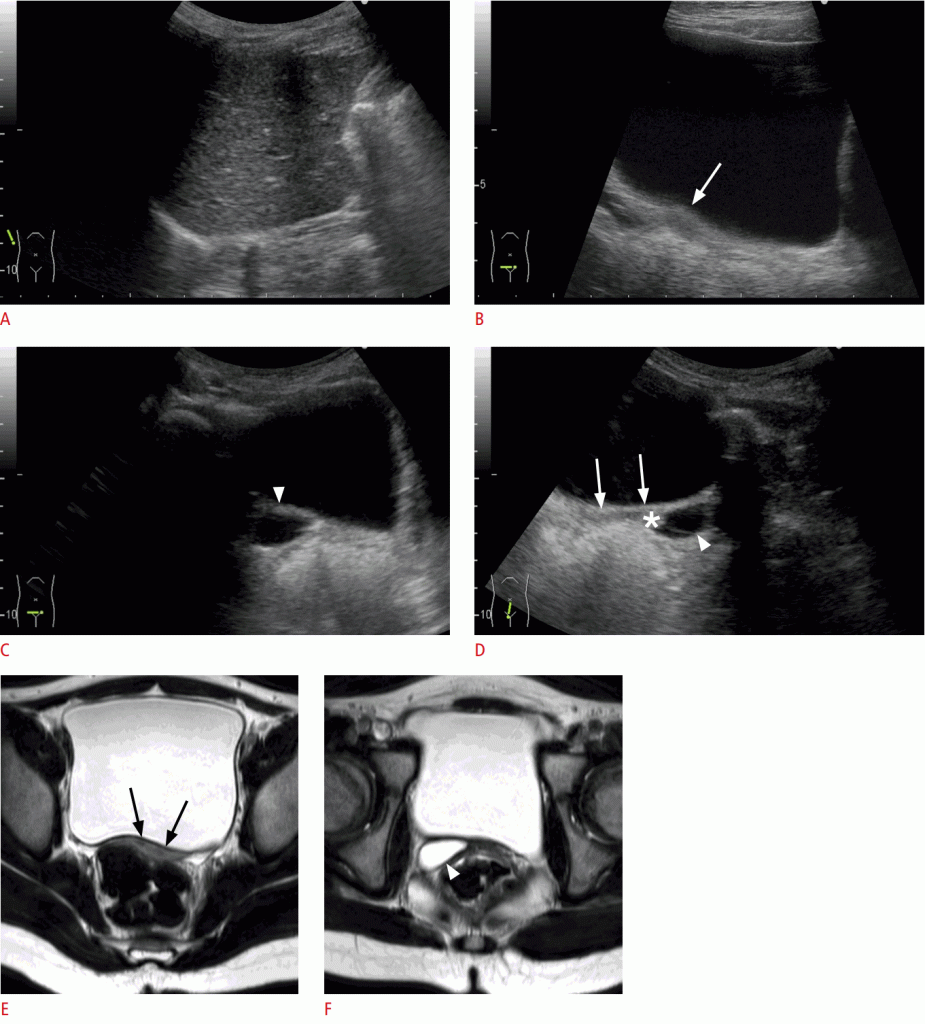
Рисунок 13: Правая почечная дисплазия с аномалиями Мюллерова протока с ипсилатеральной влагалищной жидкостью (6-летняя девочка).
Правую почку не наблюдали из-за атрофии ранее диагностированной мультицистичной дисплазии почки. B -D. Интравагинальная жидкость наблюдаются ипсилатерально к дисплазии почек (наконечники стрел в C [осевое изображение] и D [сагиттальное изображение]). Звездочка в D указывает на влагалищную часть шейки матки. Аномалию матки не удалось распознать из-за ее небольшого размера в возрасте (стрелки в B [осевое изображения] и D [сагиттальное изображение]). E. На магнитно-резонансной томографии, две перегородки были едва распознаны (стрелки). F. Каудальный срез показывает, что вагинальная жидкость была ипсилатерально к дисплазии почек (головка стрелы). Размер матки в этом возрасте небольшой, в отличие от рис.12, у новорожденного. Аномалии матки должны быть обследованы в течение неонатального периода.
Итоги
В этой статье рассмотрены особенности неотложных состояний мочеполовых органов у детей. Хотя существует много подводных камней в установлении правильного диагноза, знания правильного подхода может быть очень полезным.
Если у вас остались вопросы, свяжитесь с нашим менеджером для их решения. В нашем каталоге вы найдете аппараты для диагностики мочеполовой системы.