Авторы: Renáta Bor, Anna Fábián, Zoltán Szepes
Вступление
Эндоскопическое исследование дает наиболее точную информацию о морфологии слизистой оболочки кишечника, хотя патологические изменения стенки, окружающих тканей и органов могут быть исследованы с помощью методов визуализации поперечного сечения, таких как УЗИ, КТ и МРТ. Ни один из этих методов визуализации не способен идентифицировать все типы заболеваний толстой кишки, однако они могут дополнять друг друга во время диагностического процесса. Детальное трансабдоминальное ультразвуковое исследование является важной частью исследования кишечника.
УЗИ кишечника является безопасным, широко доступным, дешевым, неинвазивным методом визуализации, который позволяет в реальном времени исследовать кишечник без использования ионизирующего излучения и может быть выполнен в любое время. Наибольшим недостатком является то, что оценка кишечника зависит в большей степени от опыта и квалификации врача, чем от ультразвуковой оценки как таковой. Стандартное трансабдоминальное УЗИ является высоко прогностическим. Появление новых методик, такой как эластография, УЗИ с контрастным усилением, УЗИ с высоким разрешением и развитие ректального УЗИ способствует расширению области индикации и повышению точности диагностики.
Методика визуализации и нормальная морфология
Трансабдоминальное УЗИ (ТУЗИ) осуществляется с помощью конвексных или линейных датчиков с полосой частот 3,5-17 МГц. Два типа датчиков с различной частотой могут использоваться последовательно для исследования кишечника и органов брюшной полости. Во-первых, рекомендуется использовать низкочастотные датчики с частотой 3,5-5 МГц для получения панорамного обзора живота, который может помочь локализовать патологические состояния. Особое внимание следует также уделить области описанной боли или дискомфорта или месту, где было обнаружено сопротивление при физикальном осмотре. Затем следует стандартное обследование с помощью датчика высокой частоты 5-17 МГц, которое предоставляет подробную информацию о слоях стенки кишечника и окружающих тканях. Пять слоев стенки толстой кишки могут быть четко различимы; они появляются на изображении в виде концентрических колец с чередующейся эхогенностью. Эти кольца, обнаруженные при УЗИ, соответствуют гистологическим слоям стенки кишечника: первой эхогенной линией является слой слизистой оболочки, за которым следует гипоэхогенное кольцо мышечного слоя слизистой оболочки, эхогенное кольцо подслизистой оболочки и гипоэхогенное кольцо собственной мышечной оболочки. Наиболее периферически обнаруживается эхогенное кольцо, которое представляет адвентицию или серозу в зависимости от расположения кишечника.
Измерение толщины стенки имеет важное значение. Толщина нормальной кишечной стенки не превышает 3 мм при небольшом давлении датчика, стратификация сохраняется, интрамуральная васкуляризация слабая и перистальтика нормальная. У здоровых взрослых толщина стенок сигмовидной кишки может быть больше из-за большой мышечной массы. Эластография, использование пероральных контрастных веществ, цветной допплер и CEUS помогают уточнить диагноз с помощью исследования интрамурального кровотока, выявления пораженных сегментов кишечника, а также для дифференциации воспаления, фиброза и опухолевые состояния.
Эластография может оценивать жесткость тканей путем измерения их эластичности и отображать ее в виде цветной эластограммы в реальном времени (качественная эластография) на обычном ультразвуковом изображении в B-режиме с помощью специального программного обеспечения.
Цветной допплер полезен для оценки наличия, плотности или отсутствия сосудистых сигналов в крупных кровеносных сосудах, но она недостаточно чувствительна, чтобы обнаружить медленный и малообъемный поток мелких сосудов желудочно-кишечных органов.
Использование CEUS позволяет провести точный анализ сосудистых нарушений кишечника. Эта методика основана на обнаружении контрастных агентов, состоящих из микропузырьков (1-7 мкм), которые вводятся в периферические вены и появляются примерно через 20-30 с в ткани-мишени. Это может помочь дифференцировать ишемический некроз кишечника (отсутствие контрастного наполнения), воспаление (симметричное утолщение с низким показателем удельного сопротивления) и неоплазию (асимметричное утолщение с высоким показателем удельного сопротивления).
Трансперинеальные УЗИ выполняются с использованием стандартного трансабдоминального ультразвукового микроконвексного или линейного датчика с частотным диапазоном 16–36 МГц. Оно не требует специальной подготовки прямой кишки. Трансперинеальное обследование эффективно для диагностики перианальных заболеваний, таких как болезнь Крона, перианальные свищи или абсцессы. Свищи проявляются в виде гипоэхогенных следов вблизи прямой кишки и анального канала, а абсцессы представляют собой крупные гипоэхогенные структуры с неоднородным, гиперэхогенным содержимым или без него.
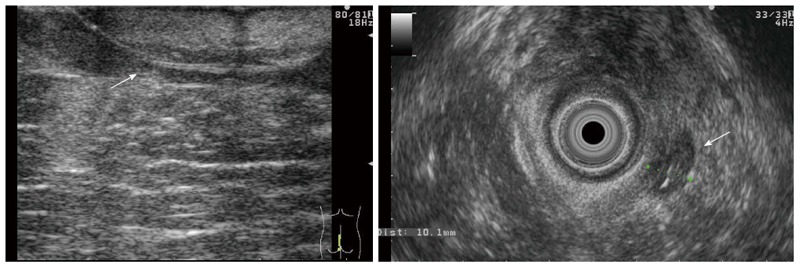
Для трансректального исследования используются датчики с полосой частот 3,5–17 МГц (рисунок 1), дополнительно высокочастотные 5–30 МГц. Для точного обследования следует проводить ректальную подготовку с клизмой или полную подготовку толстой кишки, чтобы избежать артефактов. Седация и анальгезия не обязательны, но рекомендуются в случае тяжелой, болезненной перианальной инфекции. Во время обследования пациент находится в левом боковом положении. Датчик должен быть введен в ректо-сигмовидную границу после ректального цифрового обследования с учетом предыдущих результатов эндоскопического и ректального цифрового исследования.
Рисунок 1: Радиальное ректальное эндоскопическое ультразвуковое изображение.
Воспалительные заболевания кишечника
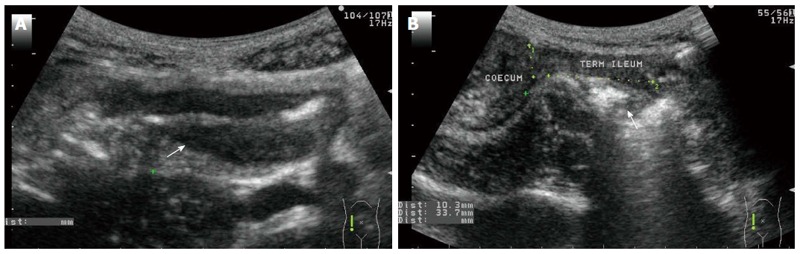
Флуктуирующее течение заболевания при воспалительных заболеваниях кишечника (ВЗК) требует повторного визуального обследования у большинства пациентов для оценки активности заболевания, осложнений и эффективности лечения. Ультразвук является наиболее подходящим методом визуализации, особенно в экстренных случаях. УЗИ брюшной полости подходит для оценки ранних стадий болезни Крона, а также облегчает диагностику интраабдоминальных осложнений (стриктура, свищ и абсцесс), а также оценку послеоперационного состояния после резекции. При болезни Крона поражение кишечника обычно характеризуется утолщением, снижением перистальтики и повышенной васкуляризацией стенки кишечника (≥ 4 мм), что иногда сопровождается накоплением периколичной жидкости и увеличением лимфатических узлов (рисунок 2А). УЗИ брюшной полости обнаруживает эти изменения с чувствительностью 85% и специфичностью 98%, но при индивидуальном опыте степень тяжести болезнь и локализация пораженной части кишечника также оказывают большое влияние. Хотя чувствительность УЗИ может достигать 98% в сигмовидной и нисходящей ободочной кишках, в прямой кишке она составляет всего около 15%. Модальность позволяет контролировать эффективность медикаментозной терапии, определять оптимальное время для контрольной эндоскопии и предоставляет информацию об областях, недоступных для эндоскопии. Интраабдоминальные осложнения БК, такие как образование абсцесса, сужение просвета кишечника, свищи между кишечными петлями и кишечно-кожные свищи, также могут быть обнаружены с помощью УЗИ (рисунок 2B).
Рисунок 2: Трансабдоминальное ультразвуковое изображение пациента. A: Активный обширный язвенный колит. Стенка поперечной ободочной кишки расширена (самый большой диаметр: 12 мм), а просвет сужен; B: Болезнь Крона. 33мм – длина фиброзного стеноза в конце терминальной подвздошной кишки.
Точная локализация и оценка степени свищей перед выбором оптимального хирургического вмешательства имеет решающее значение при перианальной болезни Крона (рисунок 3). Надежная оценка поражений может привести к снижению послеоперационного недержания и частоты рецидивов.
Рисунок 3: Трансперинеальные и ректальные изображения пациента с осложненной перианальной болезнью Крона.
Перианальное ультразвуковое исследование также играет роль в диагностике перианальных осложнений болезни Крона. Согласно сравнительным исследованиям, его чувствительность сопоставима с чувствительностью ректального ультразвука и МРТ при диагностике перианальных свищей и абсцессов (рисунок 4). Его доступность и экономическая эффективность позволяют проводить перианальное ультразвуковое исследование для мониторинга восстановления фистул в режиме реального времени, что позволяет избежать более дорогостоящей МРТ.
Рисунок 4: Гипоэхогенные параректальные абсцессы на ультразвуковых изображениях прямой кишки и перианальной области пациента с перианальной болезнью Крона.
Дивертикулит
Дивертикулярная болезнь определяется как клинически значимый и симптоматический дивертикулез, напротив, дивертикулит – это макроскопическое воспаление дивертикула, которое может ассоциироваться с острыми или хроническими осложнениями. Для выявления дивертикулов подходит как низкочастотное, так и высокочастотное ультразвуковое исследование. Дивертикулы появляются на УЗИ в виде уменьшенной сигнатуры кишечника из-за отсутствия / истончения собственной мышечной ткани или в виде ярких «ушей» вне стенки кишечника с акустической тенью, вызванной присутствием внутридиверкулярного газа. В случае дивертикулита, помимо дивертикула, может быть обнаружено утолщение кишечной стенки, периколическое воспаление и жидкость. Во время обследования возникает сильная боль или болезненность при сжатии пораженного участка.
Подслизистые поражения
Подслизистые / субэпителиальные поражения представляют собой эндоскопически выявляемые нарушения, которые можно определить как опухолеподобные поражения, расположенные под нормально выглядящим слоем слизистой оболочки. Они могут возникать из стенки толстой кишки (интрамурального происхождения) или из внешних слоев (экстрамурального происхождения); и могут быть доброкачественным (сосудистые или кистозные поражения, гематома, эндометриоз и т. д.) или опухолевым (липома, карциноидная опухоль, желудочно-кишечная стромальная опухоль, первичная или метастатическая карцинома и т. д.). Колоноскопия позволяет только визуально оценить изменения слизистой оболочки, поэтому она может помочь только в идентификации и локализации поражений слизистой оболочки. УЗИ играет важную роль в диагностике, поскольку оно позволяет оценить всю стенку кишечника и окружающие ткани. Трансректальное УЗИ способно различать экстра- и интрамуральное происхождение (рисунок 5). В случае интрамуральных поражений он может характеризовать слои происхождения или вовлечения, эхогенность, гладкость границы и внутренние особенности, которые различаются при доброкачественных и злокачественных процессах. Доброкачественные поражения, как правило, представляют собой однородные гипо- или гиперэхогенные поражения, которые резко отделены от окружающих тканей или органов и часто ограничиваются только одним слоем.
Рисунок 5: Ректальное ультразвуковое изображение. A: кистозное повреждение между прямой кишкой и маткой, оно показывает типичную морфологию эндометриоза; B: Неоднородная ткань прямой кишки с расширением стенки прямой кишки и лимфаденомегалией через 2 года после резекции рака прямой кишки.
Ишемический колит
Ишемический колит является наиболее распространенным желудочно-кишечным сосудистым заболеванием. В 80% случаев он поражает левую кишку, вызывая нижнее кровоизлияние в ЖКТ на границе области, снабжаемой верхней и нижней брыжеечной артерией, или на стыке территории нижней брыжеечной и гипогастральной артерий. Истинная артериальная окклюзия встречается редко, чаще она является результатом нарушения микроваскуляризации стенки толстой кишки. Значительный артериальный стеноз может быть выявлен с помощью импульсно-волнового допплера с высокой чувствительностью и отрицательным прогностическим значением, которое может превышать 90%. Характерным для УЗИ обнаружением при ишемическом колите является гипоэхогенное утолщение стенки кишки с переменной утратой расслоения стенок. Допплеровская визуализация кровотока может помочь проанализировать микроциркуляцию стенки толстой кишки. В острой стадии поток едва заметен, что может быть признаком некроза. Отсутствие артериального кровотока в стенке ишемичной ободочной кишки на исходной цветовой допплерографии является хорошим прогностическим признаком неблагоприятного исхода. Этот фактор более тесно связан с исходом, чем ранние клинические и лабораторные данные.