Авторы: Marco Di Serafino, Valerio Vitale, Rosa Severino, Luigi Barbuto, Norberto Vezzali, Federica Ferro, Eugenio Rossi, Maria Grazia Caprio, Valeria Raia, Gianfranco Vallone
Вступление
Поджелудочная железа легко исследуется у детей благодаря относительному отсутствию жировой ткани и большой левой доле печени с оптимальным акустическим окном.
Широкий спектр патологических состояний поджелудочной железы можно идентифицировать и контролировать с помощью УЗИ, хотя они относительно редко встречаются в детстве по сравнению со взрослым возрастом. Знакомство с нормальным внешним видом и заболеваниями, которые обычно поражают эту железу, важно для точной и своевременной диагностики у детей.
В рамках этой статьи мы включаем обзор анатомии, техники УЗИ и сонографических аспектов поджелудочной железы в педиатрическом возрасте, а также краткое описание наиболее распространенных врожденных, воспалительных, системных заболеваний, опухолевых и травматических повреждений, которые в первую очередь влияют на поджелудочную железу.
Анатомия, техника и сонографические аспекты
Поджелудочная железа расположена в переднем околопочечном пространстве, в забрюшинном пространстве, и направлена наклонно, а ее головная часть расположена справа, на уровне ниже хвоста. Головка заключена в дуоденальной впадине, а хвост – между желудком и селезенкой. Верхние чревные сосуды, наряду с верхними сосудами брыжейки и осью селезеночной вены, представляют собой важный анатомический ориентир для поджелудочной железы (рис. 1).
Рисунок 1: Схематическое изображение анатомических ориентиров поджелудочной железы: она расположена в забрюшинном пространстве, впереди основных брюшных сосудов и поясничного отдела позвоночника. Селезеночная вена – важный анатомический ориентир (звездочка). Поджелудочная железа разделена на головку (1) справа, тело (2) посередине и хвост (3) слева.
На УЗИ железы лучше визуализируются у детей, чем у взрослых, из-за их меньшего размера и относительно большой левой доли печени, которая служит акустическим окном, а также легко распознаваемой из-за нескольких важных анатомических ориентиров, таких как аорта, нижняя полая вена, селезеночная вена и мезентериальные сосуды.
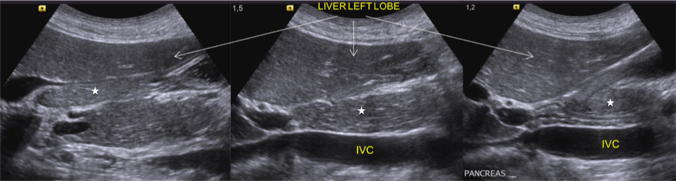
Обследование поджелудочной железы обычно начинается с поперечного сканирования, за которым следуют продольное и наклонное сканирование с использованием левой доли печени в качестве акустического окна для головки и тела (рис. 2), селезенки для хвоста (рис. 3) и, наконец, окна желудка, наполненного водой для визуализации тела перешейка (рис. 4).
Рисунок 2: Продольное ультразвуковое сканирование эпигастрия от медиального до латерального направления. Головка и тело поджелудочной железы (звездочка) идентифицируются через акустическое окно левой доли печени (стрелка).
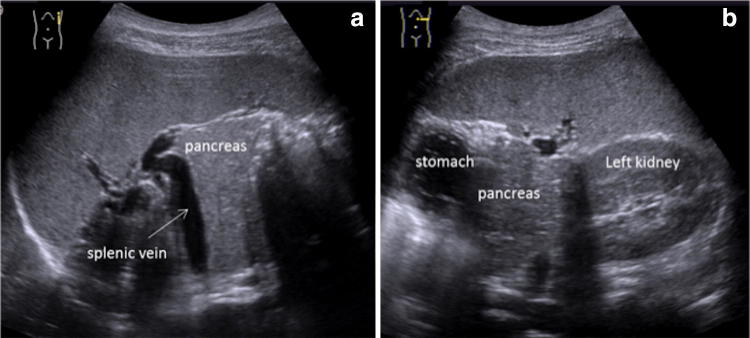
Рисунок 3: Продольное (а) и поперечное (b) УЗИ левого подреберья. Хвост поджелудочной железы идентифицируется через акустическое окно селезенки.
Рисунок 4: Поперечное эпигастральное УЗИ. Тело перешейка поджелудочной железы (звездочка) хорошо отображается, если окно кишечника расширено водой. Слева направо прогрессивное наполнение желудка.
Общее соотношение размера железы к размеру тела пациента с возрастом уменьшается. Обычно у детей головка поджелудочной железы относительно более выражена, чем тело и хвост, и это не следует принимать за патологические процессы.
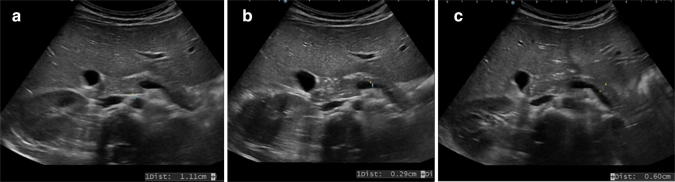
Поджелудочная железа в основном растет в течение первого года жизни, медленнее между 2-м и 18-м годом, увеличивая свой передне-задний диаметр (диаметр а – р) со временем (рис. 5 и таблица 1).
Рисунок 5: Поперечное эпигастральное УЗИ поджелудочной железы. Для оценки диаметра железы измеряют переднезадний диаметр поджелудочной железы (штангенциркуль). Головка (a), тело (b) и хвост (c) атрофированной поджелудочной железы.
Таблица 1.
| Возраст | Головка | Тело | Хвост |
| Новорожденные | 0.5–1.0 | 0.5–1.1 | 0.5–0.8 |
| 0-6 | 1.0–1.9 | 0.4–1.0 | 0.8–1.6 |
| 7-12 | 1.7–2.0 | 0.6–1.0 | 1.3–1.6 |
| 13-18 | 1.8–2.2 | 0.7–1.2 | 0.3–1.9 |
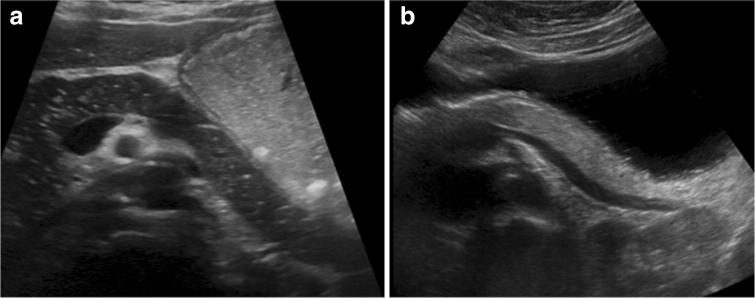
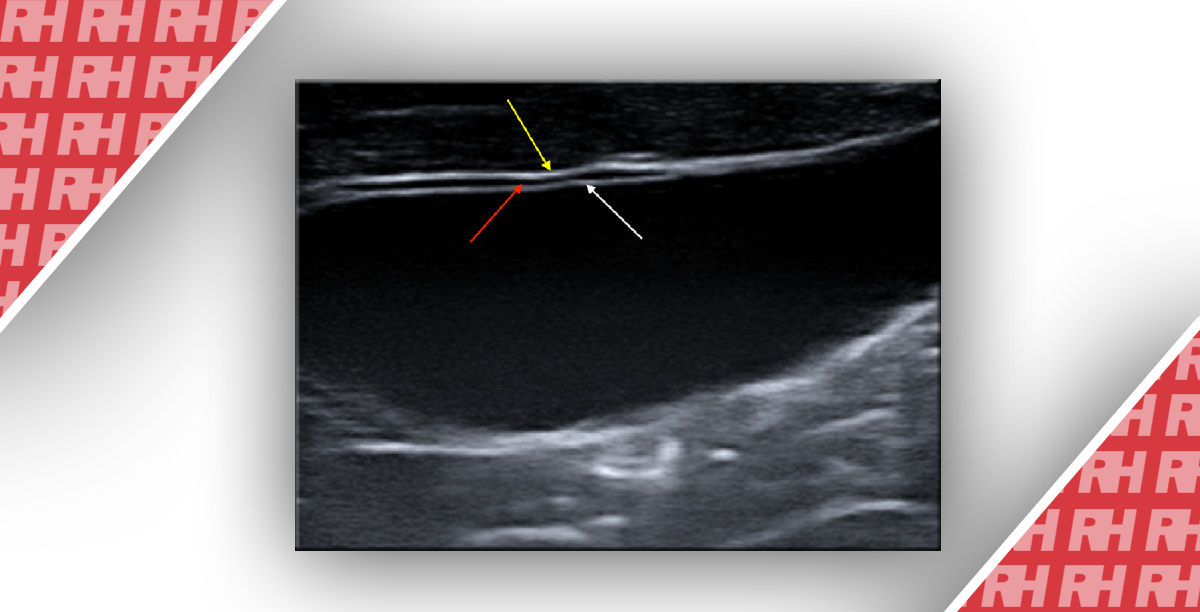
Обычно экоструктура поджелудочной железы изоэхогенна или немного более эхогенна по сравнению с печенью, потому что паренхима замещена фиброзом и жиром, но менее выражена из-за ее железистой структуры, которая вызывает несколько границ раздела (рис. 6); Вирсунгов проток также идентифицируется при УЗИ как трубчатая безэховая структура (рис. 7). Средний диаметр протока поджелудочной железы у здоровых детей составляет 1,65 ± 0,45 мм.
Рисунок 6: Косое УЗИ поджелудочной железы в эпигастрии с пациентом в положении на правом боку. Поджелудочная железа ориентирована горизонтально и характеризуется однородной эхоструктурой, которая может выглядеть как гипоэхогенной (а), так и гиперэхогенной (b).
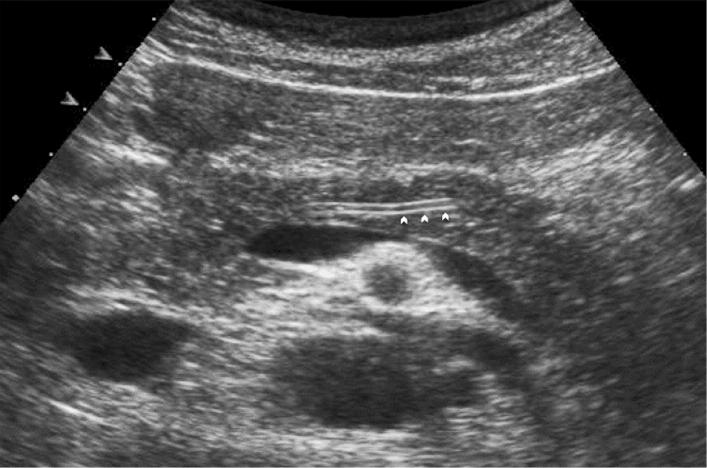
Рисунок 7: Поперечное эпигастральное УЗИ поджелудочной железы. В поджелудочной железе, которая кажется изогипоэхогенной, имеется тонкая анэхогенная трубчатая структура, представляющая канал Вирсунга (наконечники стрел).
Анатомические варианты
Анатомические аномалии поджелудочной железы классифицируются как аномалии слияния (pancreas divisum), миграция аномальной кольцевидной поджелудочной железы (эктопическая поджелудочная железа) или аномалия дупликации (изменение количества или формы).
Деление поджелудочной железы возникает в результате нарушения слияния вентрального и дорсального зачатков. Вентральный (Вирсунгов) проток дренирует только вентральный зачаток поджелудочной железы, тогда как большая часть железы впадает в малый сосочек через дорсальный (Санторини) проток.
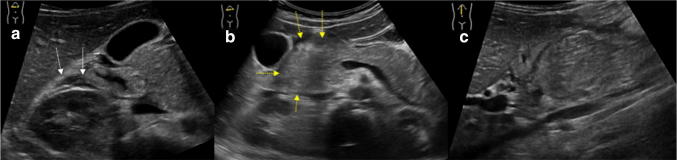
По оценкам, заболеваемость варьирует примерно от 5 до 10% населения. Его не часто идентифицируют с помощью сонографии, хотя его можно легко распознать, когда протоки эктазичны, а также при течение панкреатита (рис. 8).
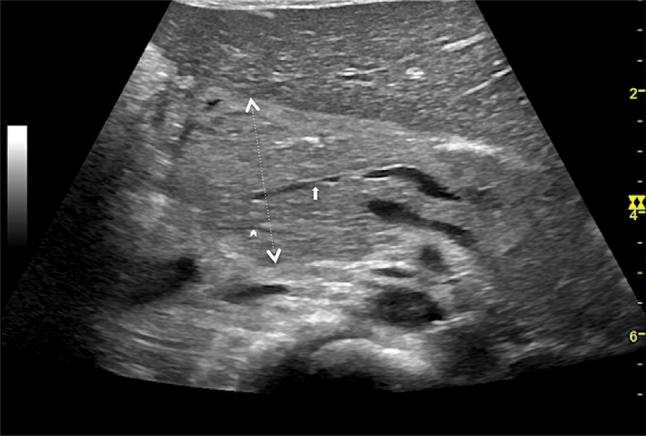
Рисунок 8: Поперечное эпигастральное УЗИ поджелудочной железы. Pancreas divisum: дорсальный проток поджелудочной железы (стрелка) находится в непосредственной связи с протоком Санторини; вентральный канал Вирсунга (наконечник стрелки) впадает в просвет кишки. Обратите внимание на увеличенную головку поджелудочной железы (пунктирная двунаправленная стрелка) при остром панкреатите.
Кольцевидная поджелудочная железа – редкая врожденная аномалия, характеризующаяся тем, что ткани поджелудочной железы полностью или не полностью покрывают нисходящую двенадцатиперстную кишку. Распространенность составляет примерно 1 на 2000 человек. Это часто связано с другими врожденными аномалиями, такими как атрезия пищевода, неперфорированный задний проход, врожденные пороки сердца, мальротация средней кишки и синдром Дауна.
Было предложено два типа: экстрамуральный подтип, когда вентральный проток поджелудочной железы окружает двенадцатиперстную кишку, чтобы присоединиться к главному протоку поджелудочной железы, и интрамуральный подтип, где ткань поджелудочной железы смешивается с мышечными волокнами стенки двенадцатиперстной кишки, а многочисленные небольшие протоки впадают непосредственно в двенадцатиперстную кишку. Он может иметь широкий диапазон клинической степени тяжести и может поражать новорожденных и пожилых людей, что затрудняет диагностику.
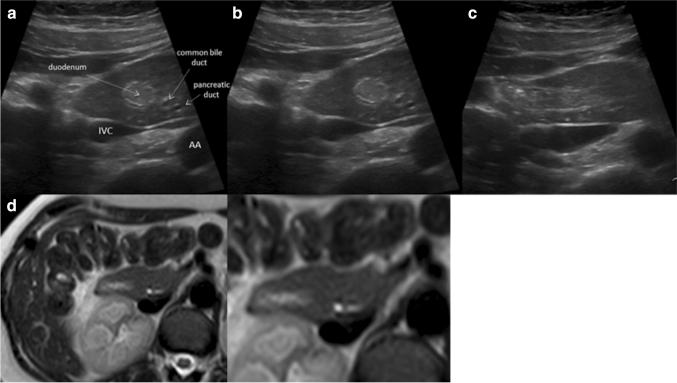
Примерно у половины пациентов с дуоденальной непроходимостью в неонатальном возрасте может наблюдаться «двойной пузырь» на рентгенограмме брюшной полости, если непроходимость полная. Это состояние трудно подтвердить с помощью УЗИ, но округлая головка поджелудочной железы и проксимальная часть двенадцатиперстной кишки, проходящая через головку, должны вызывать подозрение. Магнитно-резонансная томография (МРТ) легко подтверждает диагноз; последний метод визуализации предпочтителен для оценки как поджелудочной железы, так и протоков (рис. 9).
Рисунок 9: Поперечное эпигастральное УЗИ поджелудочной железы. Кольцевидная поджелудочная железа: головка поджелудочной железы, окружающая двенадцатиперстную кишку, с нормальной перистальтикой (верхняя линия a – c). Кольцевая поджелудочная железа хорошо видна на МРТ (нижняя строка).
Клинические показания
Основные заболевания поджелудочной железы у детей, при которых может потребоваться ультразвуковое исследование:
- Панкреатит.
- Панкреатическая недостаточность.
- Опухоли.
- Травмы.
Панкреатит
Острый панкреатит – это воспалительный процесс поджелудочной железы, очаговый или диффузный, который определяется у детей как наличие по крайней мере двух из следующих трех критериев:
- боль в животе, совместимая с панкреатическим происхождением.
- амилаза и / или липаза, по крайней мере, в три раза превышающие верхние пределы нормы.
- результаты визуализации, предполагающие и / или совместимые с воспалением поджелудочной железы.
С точки зрения визуализации, острый панкреатит может проявляться как в незначительной (интерстициальный отек и некроз поджелудочной железы), так и в тяжелых формах (расширенный некроз жировой ткани, некроз паренхимы и кровоизлияние).
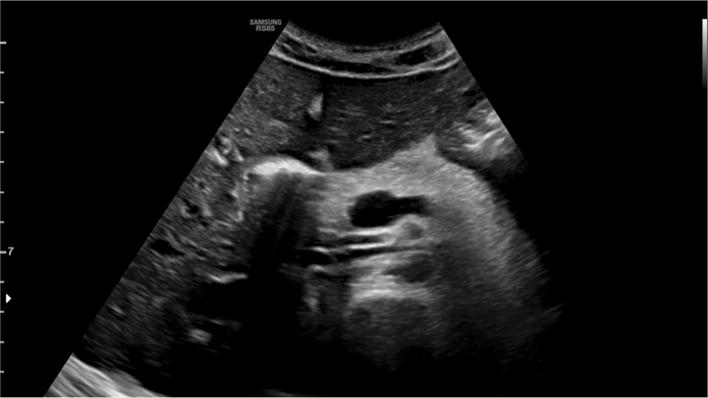
При УЗИ поджелудочная железа может демонстрировать разные модели визуализации. Незначительные формы могут иметь либо полностью нормальную железу (50% случаев), либо очаговое или диффузное увеличение объема со сниженной эхогенностью, связанной с отеком (рис. 10, 11), и плохо определенные ребер.
Также может присутствовать расширение протока поджелудочной железы. Протоки поджелудочной железы диаметром более 1,5 мм у детей в возрасте от 1 до 6 лет, более 1,9 мм в возрасте 7–12 лет или более 2,2 мм в возрасте 13–18 лет часто связаны с наличием острого панкреатита.
Перипанкреатическая жидкость – частая находка и наиболее часто обнаруживается в переднем околопочечном пространстве, малом мешочке, малом сальнике и поперечной ободочной кишке.
Более тяжелые формы характеризуются различными паттернами УЗИ в зависимости от времени обследования, степени паренхиматозного некроза, наличия кровоизлияния и степени экстрапанкреатической диффузии воспалительного процесса. Тем не менее, тяжелый острый некротический панкреатит и связанные с ним осложнения лучше всего демонстрируются на изображениях компьютерной томографии (КТ), а также на МРТ. Последние часто являются дополнительными к УЗИ.
Рисунок 10: Поперечное (а) и продольное (b, с) сканирование панкреатического пространства. Острый панкреатит: наблюдается увеличение объема поджелудочной железы, что также характеризуется слегка гипоэхогенной эхоструктурой и размытыми краями из-за отека (а, b, звездочка); кроме того, имеются скопления анэхогенной жидкости в забрюшинном околопочечном пространстве, рядом с правой почкой (c, стрелки).
Рисунок 11: Поперечное (а) и продольное (b, с) сканирование панкреатического пространства. Острый панкреатит: наблюдается значительное увеличение объема железы, особенно головки (b, желтые стрелки); кроме того, имеется небольшое скопление околопочечной жидкости (а, белая стрелка).
Хронический панкреатит в детском возрасте встречается крайне редко и связан с наследственными и семейными заболеваниями (наследственный панкреатит, аминокислотный хронический панкреатит и хронический геморрагический панкреатит).
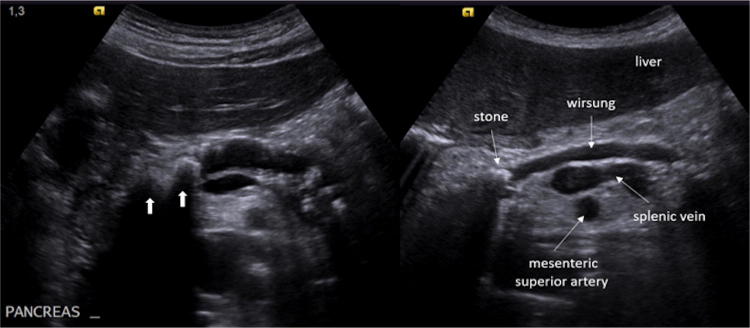
При УЗИ объем и эхоструктура поджелудочной железы сохраняются в 70% случаев. В оставшихся 30% мы можем найти некоторые патогномоничные находки: расширение Вирсунгового протока (30%) (рис. 12), кальцификаты (10%) (рис. 13), псевдокисты (10%) (рис. 14). Последние развиваются из острой коллекции, и на их формирование может уйти несколько недель. Большинство из них проходят спонтанно, но могут возникнуть такие осложнения, как инфекция, кровотечение, непроходимость желчных протоков или даже разрыв.
Рисунок 12: Пример случая у 17-летнего мальчика. Поперечное эпигастральное УЗИ поджелудочной железы. Множественные гиперэхогенные пятна с затуханием кзади из-за внутрипанкреатических кальцификатов (слева, стрелки); кроме того, имеется расширенный канал Вирсунга с признаками гиперэхогенного камня внутри (справа).
Рисунок 13: Поперечное эпигастральное УЗИ поджелудочной железы. Хронический панкреатит: небольшое диффузное увеличение эхоструктуры поджелудочной железы с более выраженными гиперэхогенными пятнами в головной части из-за кальцификатов паренхимы.
Рисунок 14: Поперечное эпигастральное УЗИ поджелудочной железы. Хронический панкреатит: прогрессивное сканирование (верхняя линия) от головки до хвоста поджелудочной железы с множественными диффузными кальцификациями и двумя скоплениями жидкости псевдокист (звездочка). МРТ (нижняя линия) с мультипланарной реконструкцией MRCP. Хронический панкреатит у того же пациента (см. Выше): аксиальные МРТ-изображения с Т1 после контрастирования (в центре и справа), подтвердили два вышеуказанных скопления жидкости псевдокист (звездочка) без связи с протоком поджелудочной железы на MRCP (слева).
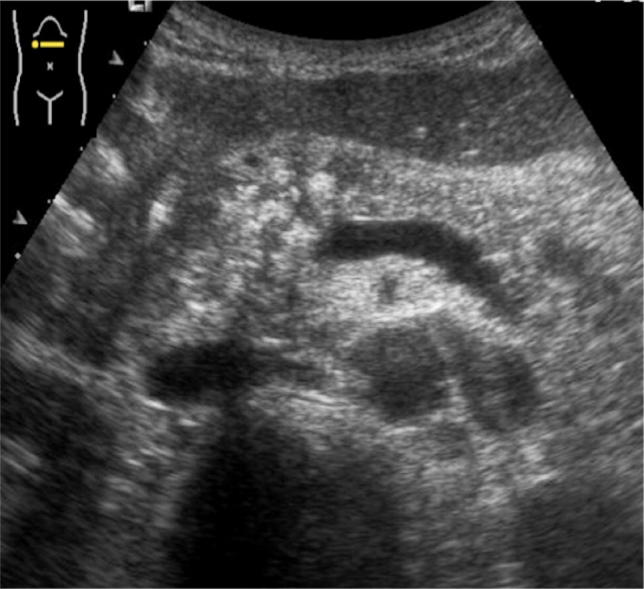
Аутоиммунный панкреатит (АИП) становится все более широко признанным заболеванием, но данные о детях ограничены.
AИП встречается в двух формах (типы 1 и 2). Тип 2, по-видимому, чаще встречается у детей и связан с воспалительными заболеваниями кишечника и другими аутоиммунными заболеваниями. У взрослых диагноз аутоиммунного панкреатита 1 типа основан на повышенных уровнях иммуноглобулина G4 (IgG4). У детей повышение уровня IgG4 может отсутствовать даже при типичной гистологии.
При УЗИ можно увидеть диффузное или сегментарное увеличение поджелудочной железы со сниженной эхогенностью, связанное с флогозом, а также нерегулярное сужение протока поджелудочной железы, сдавленного паренхимой железы.
Панкреатическая недостаточность
Муковисцидоз
Муковисцидоз (МВ) – рецессивное аутосомное наследственное заболевание, которое может не показывать каких-либо значимых результатов визуализации на ранних стадиях, но в конечном итоге может привести к внешнесекреторной недостаточности поджелудочной железы.
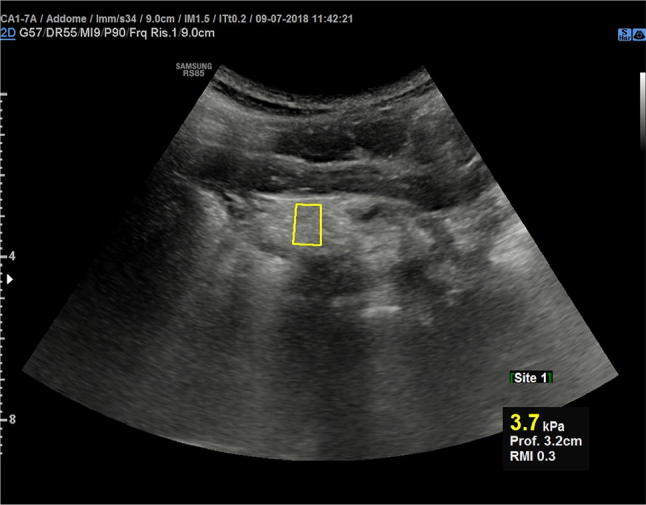
Паренхима поджелудочной железы замещается фиброзом и жиром, поэтому на более поздних стадиях она выглядит атрофичной, маленькой и гиперэхогенной (рис. 15). Жировая инфильтрация поджелудочной железы в МВ связана с увеличением мягкости при точечной эластографии сдвиговой волной (pSWE) (рис. 16); этот параметр может использоваться для мониторинга инволюции поджелудочной железы при этом прогрессирующем заболевании.
Кроме того, могут быть обнаружены небольшие ретенционные кисты (цистоз поджелудочной железы), обычно не более 3 мм, и области пониженной эхогенности из-за фиброза.
Рисунок 15: Поперечное эпигастральное УЗИ поджелудочной железы. Муковисцидоз: поджелудочная железа выглядит диффузно гиперэхогенной по сравнению с печенью из-за жировой инфильтрации.
Рисунок 16: Поперечное эпигастральное УЗИ поджелудочной железы. Измерение скорости поперечной волны в головке поджелудочной железы у пациента с муковисцидозом.
Панкреатит – редкое осложнение среди пациентов с МВ, которое следует учитывать при наличии предполагающих клинических признаков.
Наконец, УЗИ поджелудочной железы у детей, страдающих муковисцидозом, всегда необходимо интегрировать с оценкой печени, поскольку первичная патология часто может сосуществовать с билиарным циррозом (рис.17).
Рисунок 17: Продольные ультразвуковые исследования правой доли печени. Муковисцидоз: диффузные эхоструктурные изменения печени с чередованием гипоэхогенных и гиперэхогенных участков. Также производится измерение скоростей поперечных волн.
Синдром Швахмана-Даймонда
Синдром Швахмана-Даймонда (СШД) – редкое аутосомно-рецессивное мультисистемное заболевание, характеризующееся внешнесекреторной недостаточностью поджелудочной железы, нарушением кроветворения и предрасположенностью к лейкемии.
Другие клинические особенности включают скелетные, иммунологические, печеночные и сердечные заболевания. При УЗИ диффузное повышение эхогенности поджелудочной железы, связанное с жировой инфильтрацией, типично для СШД (рис. 18).
Рисунок 18: Поперечное эпигастральное УЗИ поджелудочной железы (а, b). Синдром Швахмана-Даймонда: поджелудочная железа диффузно гиперэхогенная по сравнению с прилегающей левой долей печени из-за значительной жировой инфильтрации.
Опухоли
Примитивные новообразования поджелудочной железы в детском возрасте встречаются довольно редко. Эти опухоли можно разделить на три основные группы: экзокринные, эндокринные и кистозные поражения.
Чаще встречается вторичное поражение неходжкинской лимфомы, нейроэктодермических опухолей и забрюшинные новообразования (нейробластома).
Панкреатобластома – самая частая опухоль поджелудочной железы у детей раннего возраста. Это карцинома поджелудочной железы инфантильного типа с гистологическим сходством с нормальной эмбриональной поджелудочной железой на 8-й неделе беременности и демонстрирует повышенный уровень альфа-фетопротеина в одной трети случаев.
При УЗИ большая часть панкреатобластомы представляет собой четко очерченные гетерогенные образования с твердыми и кистозными компонентами. Кистозные образования гипоэхогенны с гиперэхогенными внутренними перегородками. Иногда обнаруживается гипоэхогенное твердое образование. Описаны врожденные случаи панкреатобластомы в сочетании с синдромом Беквита – Видемана, и они преимущественно кистозные.
Хотя панкреатобластома считается наиболее распространенной злокачественной опухолью у детей, недавние исследования показали, что солидное псевдопапиллярное эпителиальное новообразование (SPEN) является наиболее частой опухолью поджелудочной железы у детей.
SPEN – это поражение с низким потенциалом злокачественности, чаще всего поражающее женщин репродуктивного возраста. При УЗИ опухоль обычно выглядит как четко выраженная большая масса с различными характеристиками в зависимости от наличия кистозных и солидных компонентов, внутриопухолевого кровоизлияния и кальцификатов. Фиброзная капсула может быть идентифицирована как эхогенный или, реже, гипоэхогенный ободок.
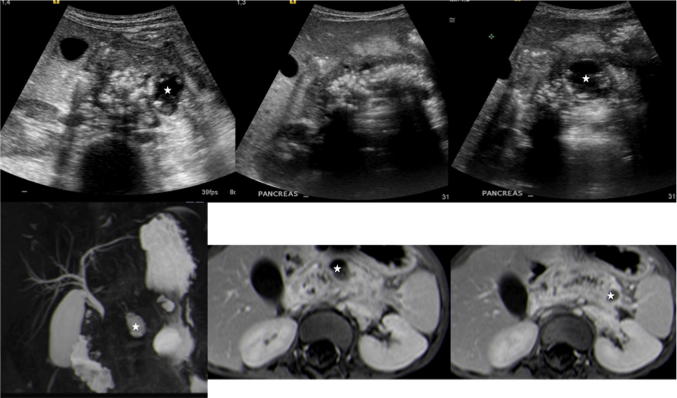
Нейроэндокринные опухоли возникают из островковых клеток поджелудочной железы. При УЗИ инсулиномы обычно круглые или яйцевидные, гипоэхогенные с гиперэхогенным ободком. Опухоли с более крупными островковыми клетками, обычно злокачественные инсулиномы, гастриномы (или другие нейроэндокринные опухоли), могут иметь неоднородный ультразвуковой вид в зависимости от наличия кистозных областей, кровоизлияний, некроза и кальцификатов.
Несидиобластома представляет собой аналогичное опухолевое заболевание поджелудочной железы, характеризующееся новой дифференциацией островков Лангерганса от эпителия протоков поджелудочной железы с последующей гиперпродукцией инсулина. УЗИ показывает повышенную эхогенность и объем поджелудочной железы. Несидиобластоз часто связан с гипогликемией и синдромом Беквита – Видермана.
Более того, поджелудочная железа может быть вовлечена в неходжкинскую лимфому, особенно в крупноклеточную лимфому и спорадическую лимфому Беркитта. На УЗИ эти опухоли очень гипоэхогенные и могут по-разному проявляться в виде одиночных или множественных поражений или диффузной инфильтрации поджелудочной железы.
Травма
Травмы поджелудочной железы встречаются редко, их частота составляет 0,4% как у взрослых, так и у детей.
Механизм травмы объясняется сдавлением поджелудочной железы жестким позвоночником или дискретными силами вторжения. Маленькие дети с более плоскими диафрагмами, более тонкими брюшными стенками и более высоким реберным краем чаще, чем взрослые, получают травмы поджелудочной железы от ударов в живот, особенно в дорожно-транспортных происшествиях с велосипедами (травма руля) или в результате жестокого обращения и травмы автомобиля (травма ремня безопасности).
Поскольку поджелудочная железа является забрюшинным органом, результаты физикального обследования на предмет боли в животе или перитонита не являются надежными. Своевременная диагностика травм поджелудочной железы является сложной задачей, особенно у пациентов с тупыми травмами. Диагностика основывалась на уровнях амилазы, УЗИ, КТ и МРТ с различным уровнем успеха.
УЗИ обычно используется в качестве начального метода визуализации у пациентов с тупой травмой, однако диагностическая точность повреждений поджелудочной железы с помощью УЗИ низкая, и классификация обычно основана на изображениях компьютерной томографии.
УЗИ может показать увеличение поджелудочной железы с неоднородной текстурой, а также забрюшинную гематому с скоплением жидкости, вторичным по отношению к травмам поджелудочной железы.
Разрыв и гематома рассматриваются как область структурной неоднородности с неправильными контурами, которая изначально является экогенной, а затем гипоэхогенной или анэхогенной в зависимости от времени возникновения травмы (рис. 19, 20).
Эта способность УЗИ важна для диагностики и лечения травмы поджелудочной железы, но УЗИ не может в достаточной степени отобразить локализацию и тяжесть поражений поджелудочной железы. Тем не менее, CEUS (УЗИ с контрастным усилением), используемый не по прямому назначению в педиатрической популяции, значительно точен при идентификации посттравматических повреждений твердых органов брюшной полости, а также поджелудочной железы, достигая чувствительности, почти равной чувствительности КТ.
CEUS следует рассматривать для первоначального выявления травмы поджелудочной железы. Однако его следует рассматривать не как замену КТ, а как выборочную возможность повысить роль УЗИ в начальном скрининге пациентов с травмой поджелудочной железы.
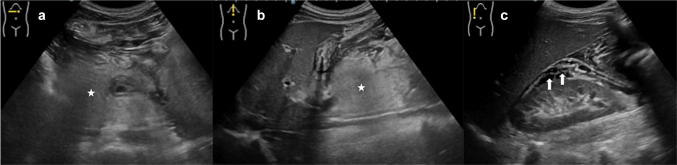
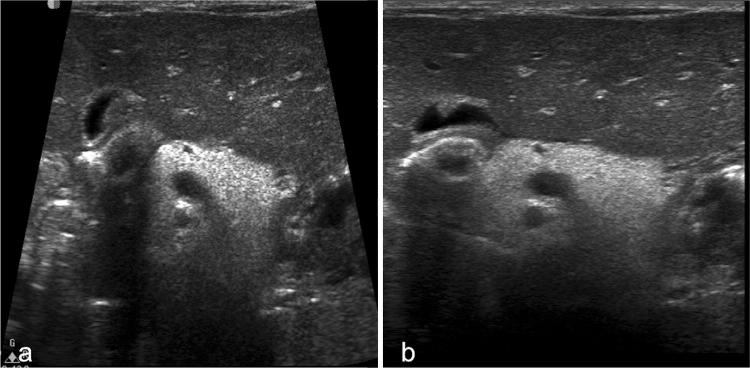
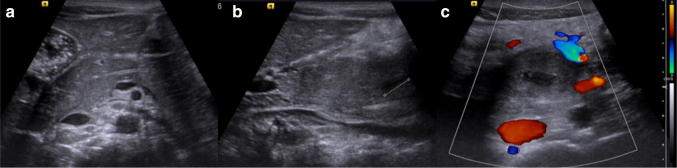
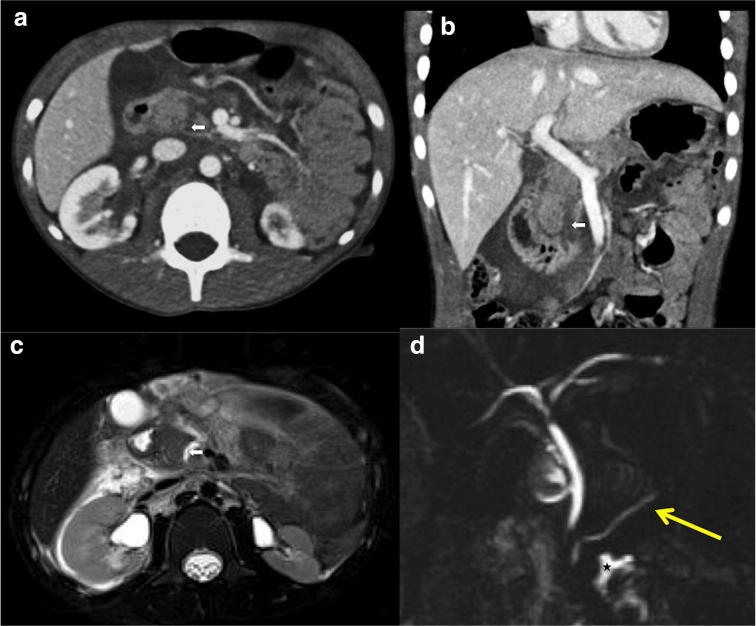
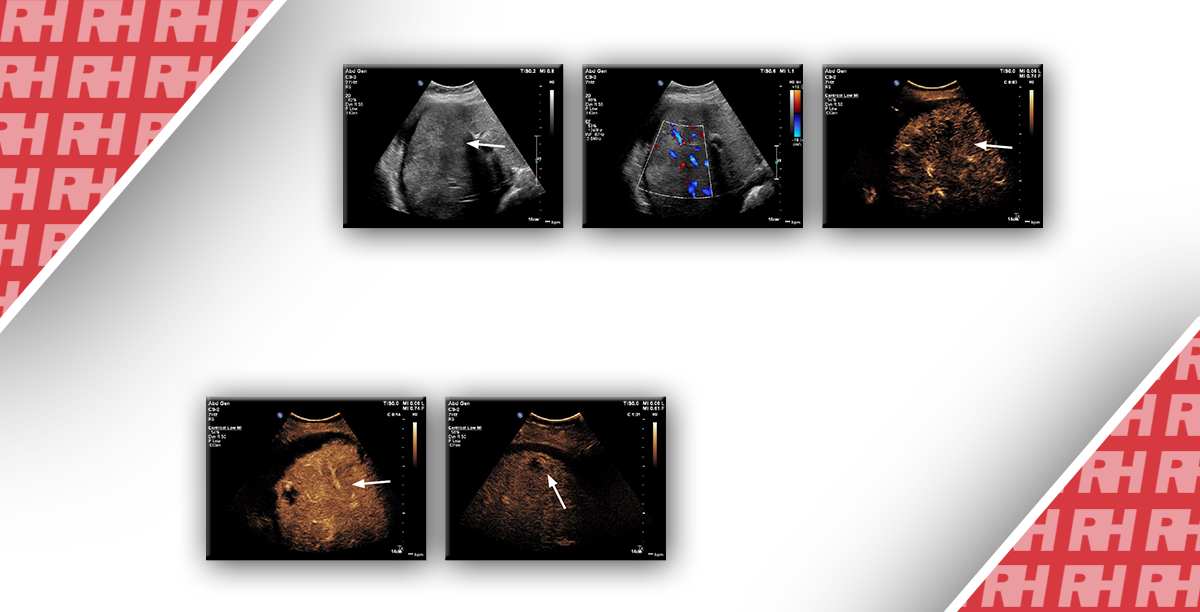
Рисунок 19: Ультразвуковое сканирование области поджелудочной железы в B-режиме (а, b) и цветном доплеровском режиме (с). Посттравматические повреждения крючковидного отростка поджелудочной железы: a Поперечное сканирование показывает нормальную эхоструктуру головки перешейка поджелудочной железы с обычным вирсунговым протоком; b Продольное сканирование головки поджелудочной железы показывает гипоэхогенное поражение (штангенциркуль) в крючковидном отростке; c Поперечное УЗИ поджелудочной железы с использованием цветного допплера показывает видимое не васкуляризированное гипоэхогенное поражение в крючковидном отростке.
Рисунок 20: Осевой (а) и корональный (b) КТ снимки по верхней линии. Осевое изображение T2 по нижней линии (c) с мультипланарной реконструкцией MRCP (d). Посттравматические повреждения крючковидного отростка поджелудочной железы у того же пациента, приведенного выше: крупный разрыв крючковидного отростка.