Авторы: Johannes Rübenthaler, Maximilian Reiser, Dirk-André Clevert
Вступление
Первоначальная диагностика пациентов с подозрением на заболевания сонной артерии заключается в дуплексном УЗИ сосудов (Рис. 1). Дуплексная ультрасонография также является предпочтительным методом визуализации для наблюдения пациентов после имплантации стента или эндартерэктомии.
Количественное определение стеноза внутренней сонной артерии (ВСА) имеет важное значение для клинического ведения пациентов с симптомами выраженного стеноза (70% -90%) ВСА, а также у пациентов без симптомов с высоким уровнем стеноза.
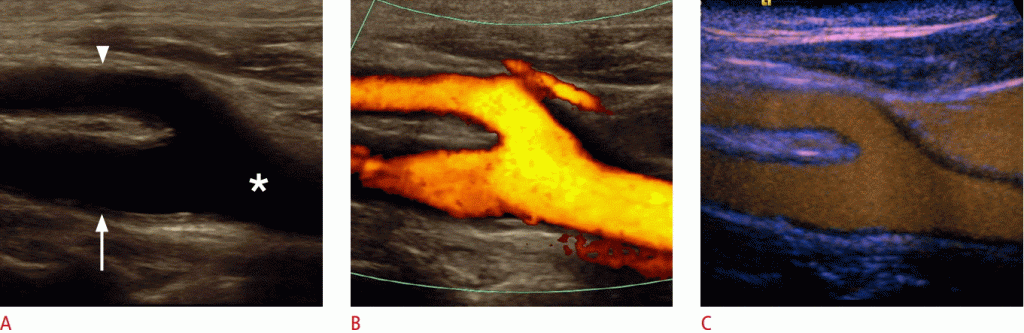
Рисунок 1: На сонограммах A, B. B-режима (A) и цветного допплера (B) сонной артерии показана дистальная общая сонная артерия (звездочка), проксимальная внутренняя сонная артерия (ICA) (стрелка) и наружная сонная артерия (ECA) ( стрелолист). C. Ультрасонография с контрастированием демонстрирует перфузированный просвет дистальной общей сонной артерии, проксимального отдела ВСА и НСА.
При УЗИ брюшной полости аневризмы брюшной аорты (АБА) обнаруживаются у 2-8% мужчин в возрасте старше 65 лет, причем частота встречаемости у женщин ниже в 4 раза. Все АБА определяются как увеличение брюшной аорты более 3,0 см или более 50% от нормального размера. Приблизительно 85% всех АБА обнаружены ниже отхождения почечных сосудов. Хирургическое вмешательство рекомендуется при любом диаметре более 5,5 см у мужчин или 5,0 см у женщин.
Разрыв AБA показывает уровень смертности от 85% до 90%. Клиническое ведение включает в себя консервативное лечение с последующим УЗИ для бессимптомных АБА диаметром менее 5,5 см, так как существует более высокий риск осложнений после вмешательства, чем разрыва и хирургического восстановления. Дуплексная ультрасонография также является методом выбора визуализации для выявления осложнений после пункции бедренной артерии, так как они встречаются в 0,1% -9% случаев с аневризмами, причем артериовенозные свищи, расслоения и гематомы являются наиболее распространенными осложнениями.
УЗИ с контрастным усилением
Современные режимы контрастирования используют режим с низким механическим индексом, который обрабатывает нелинейные сигналы, испускаемые микропузырьками контрастного вещества, и разделяет сигналы ткани и контрастного вещества. SonoVue (Бракко, Милан, Италия), наиболее часто используемый среди современных контрастных агентов УЗИ, состоит из фосфолипидных оболочек, которые стабилизируют микропузырьки, и их сердцевины, содержащие газ гексафторид серы (SF6). Фосфолипиды метаболизируются эндогенно, а газ SF6 выделяется через легкие в течение периода времени до 8 минут.
Заболевания сонной артерии
Стеноз
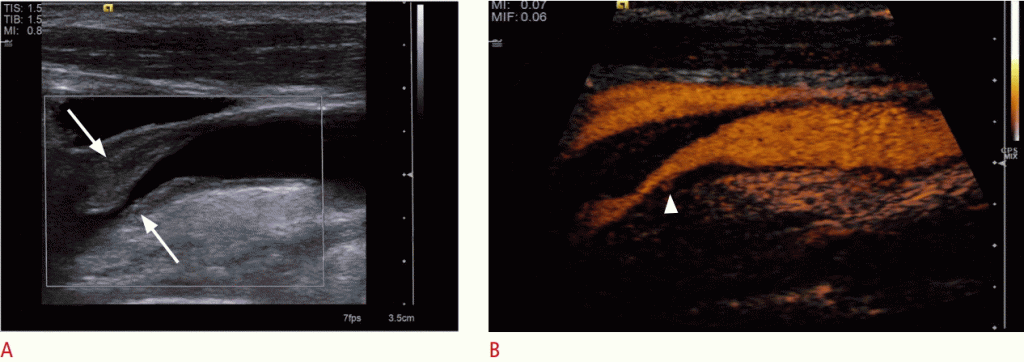
Около 10% -15% всех инсультов и транзиторных приступов ишемического происхождения являются следствием атеросклеротического стеноза ВСА, особенно в проксимальной части. Наиболее важной при начальной обработке стеноза ВСА является дифференциация между полной окклюзией ВСА или преокклюзивным стенозом, который характеризуется как стеноз не менее 90%. Прекклюзивный симптоматический стеноз можно лечить хирургическим вмешательством или другими интервенционными мерами, чтобы предотвратить угрожающий гемипарез. С чувствительностью от 86% до 98% и специфичностью от 87% до 100%, УЗИ сосудистой системы ВСА имеет высокую диагностическую точность в характеристике стеноза ВСА и дифференциации окклюзии ВСА в зависимости от опыта исследователя и настроек параметров. С помощью CEUS даже возможно улучшить визуализацию заболеваний сонной артерии, обнаруживая кровоток через стеноз даже в удлиненных сосудах, без недостатка в зависимости от угла или наложения артефактов кровотока (Рис. 2).
Рисунок 2: УЗИ 67-летней женщины с недавними ишемическими неврологическими симптомами.
B-режим показывает стеноз внутренней сонной артерии (ICA) высокой степени с мягкими бляшками (стрелка). B, C. Дуплексная ультрасонография показывает стеноз ВСА высокой степени (наконечник стрелки) с максимальной систолической скоростью потока около 500 см / сек. D. Ультрасонография с контрастным усилением (CEUS) обнаруживает внутристенотический поток (наконечник стрелки) и выявляет полный остаточный просвет и длину стеноза. Кроме того, CEUS подтверждает отсутствие неоваскуляризации внутри сплетения (стрелка).
Постинтервационное наблюдение
Традиционным методом выбора для лечения симптоматических и бессимптомных пациентов со стенозом ВСА является каротидная эндартерэктомия. Стентирование сонной артерии (CСА) является альтернативой каротидной эндартерэктомии, особенно у пациентов с высоким риском осложнений после операции, например, у пациентов со значительным сердечно-легочным заболеванием. Использование КЭЭ несет риск рестеноза около 25%, тогда как риск рестеноза после ССА ниже 5% в большинстве случаев в первые 5 лет после стентирования. Дуплексная ультрасонография и CEUS представляют собой методы визуализации, выбранные для постинтервационного наблюдения за рестенозом после CСА и для характеристики рестеноза в стенте после стентирования (Рис. 3)
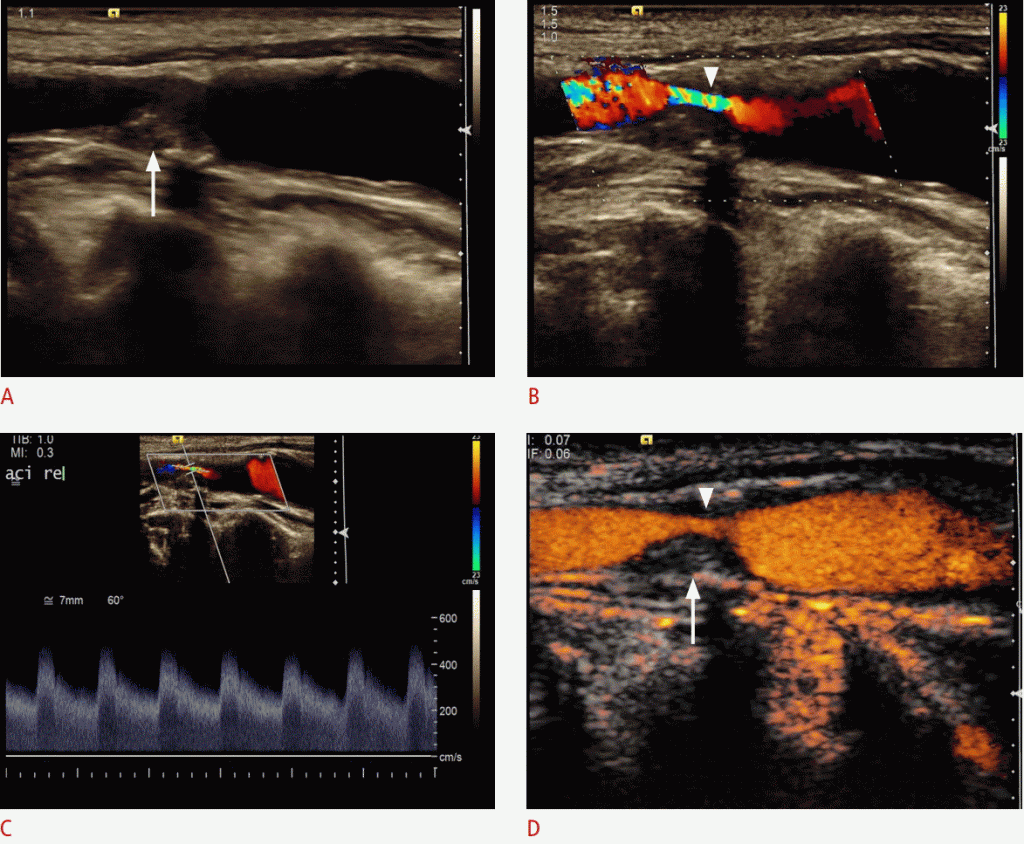
Рисунок 3: УЗИ после установки стента внутренней сонной артерии (ВСА).
B-режим показывает стент (стрелки). B. Ультразвуковая допплерография не может показать какого-либо стеноза в стенте. C. На изображении стента, полученном с помощью контрастного ультразвукового исследования (CEUS) с поперечным сечением, показана полукруглая мягкая бляшка (стрелка) и оставшийся перфузированный просвет стента. В соответствии с критериями стеноза области степень стеноза в стенте будет составлять приблизительно 40-50%. D. CEUS показывает некоторые мягкие бляшки (стрелка) на передней стенке стента.
Осложнения после вмешательства
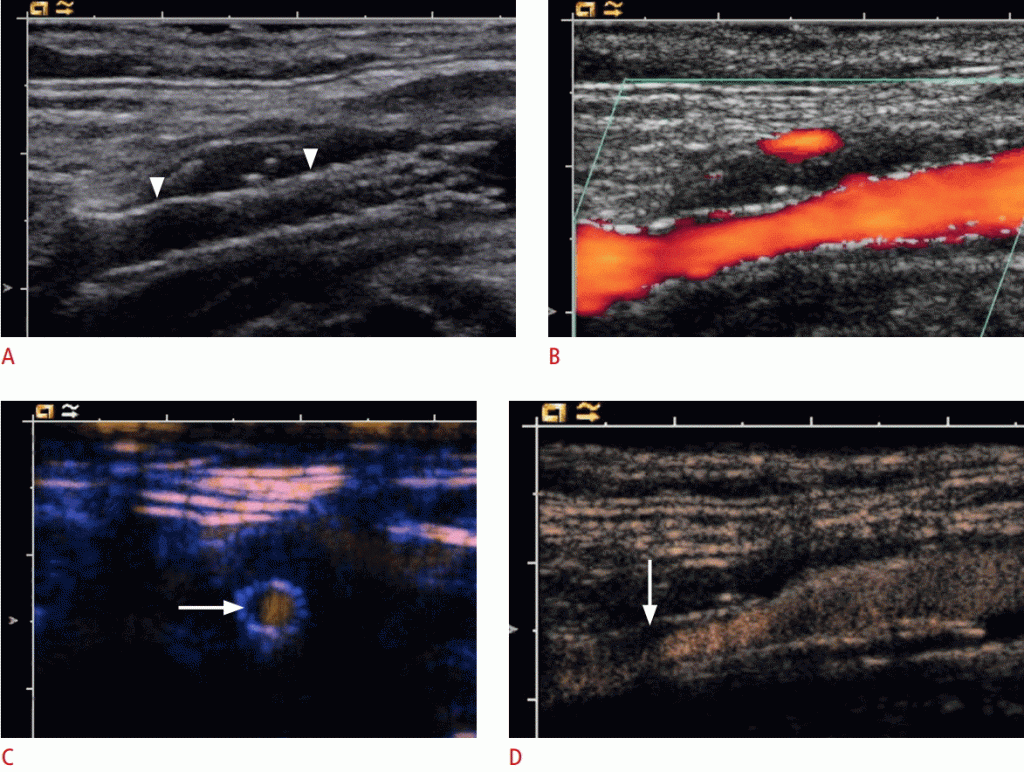
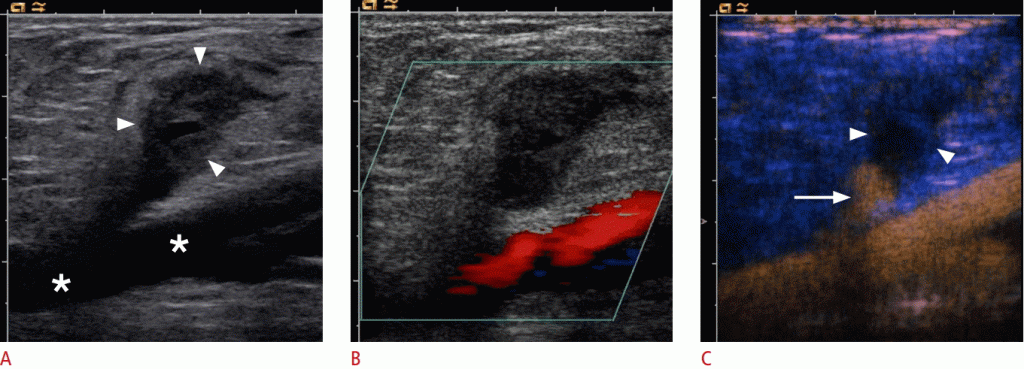
С частотой около 2% -10%, прокол сонной артерии является наиболее распространенным осложнением после катетеризации внутренней яремной вены. Это вмешательство в основном выполняется в отделении интенсивной терапии или для интервенционных радиологических процедур. Наиболее важным осложнением является артерио-венозный свищ, который иногда клинически можно рассматривать как отек шеи, иногда пульсирующий.(Рис. 4)
Рисунок 4: A. Поперечное сечение B-режима идентифицирует гипоэхогенную структуру, предполагающую гематому (стрелки) без связи между общей сонной артерией (звездочка) и внутренней яремной веной (стрелка). B. Гематома не показывает перфузии (стрелки) на цветном доплере. C, D. Сонограммы с повышенной контрастностью общей сонной артерии демонстрируют поглощение контраста внутри гематомы (наконечники стрел) как наличие псевдоаневризмы.
Характеристика бляшек
Считается, что язвенные бляшки являются фактором этиологии инсультов при заболеваниях сонных артерий. Использование CEUS представляет собой метод визуализации для выявления язвенных бляшек, которые могут быть вызваны воспалительными процессами и неоваскуляризацией внутри бляшки (Рис. 5)
Рисунок 5: УЗИ атероматозной бляшки в сонной артерии.
B-режим показывает значительный стеноз атероматозных бляшек (стрелки). B. Ультрасонография с контрастированием показывает неоваскуляризацию внутри бляшки (наконечник стрелки) как признак уязвимости бляшки.
Аневризма брюшной аорты
Аневризма брюшной аорты
АБА определяются как увеличение брюшной аорты более 3,0 см или более 50% от нормального размера. Разрыв AБA показывает уровень смертности от 85% до 90% и является 10-й наиболее распространенной причиной смерти среди мужчин старше 55 лет. Немедленное лечение разорванной АБА имеет важное значение, так как нелеченная разорванная АБА, скорее всего, приведет к смерти. Приблизительно 85% всех AБA обнаруженных ниже выхода почечных сосудов.
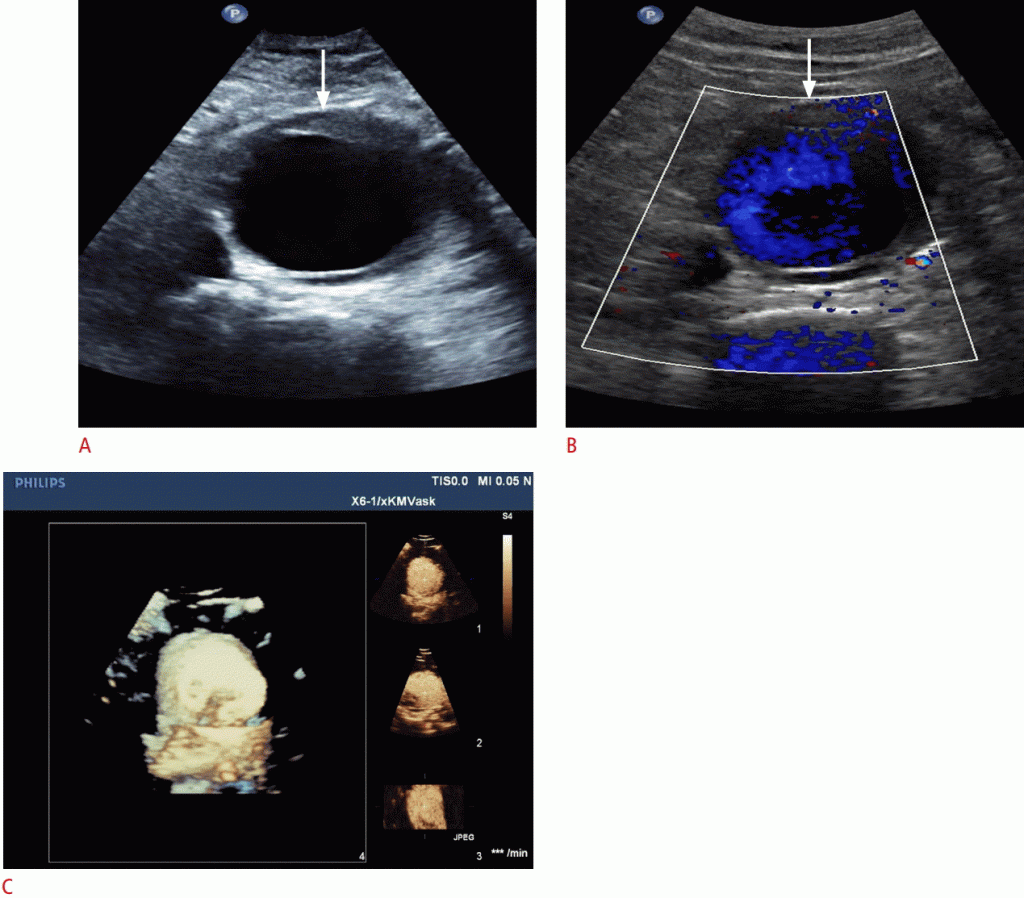
Хирургическое вмешательство рекомендуется при любом диаметре более 5,5 см у мужчин или 5,0 см у женщин. Основным риском является разрыв, с риском менее 1% для аневризм диаметром менее 5,5 см, 10% для аневризм диаметром от 5,5 до 7,0 см и 33% для аневризм диаметром более 7,0 см. С чувствительностью 95% -98%, дуплексная ультрасонография является исходным методом визуализации для диагностики АБА. Использование CEUS может помочь визуализировать прямые признаки разрыва (Рис. 6).
Рисунок 6: УЗИ аневризмы аорты. Сонограммы A, B. B-режим (A) и цветная допплерография (B) демонстрируют инфрааортальную аневризму (стрелки). C. Ультрасонография с четырехкратным контрастированием с разрешением в реальном времени показывает ту же аневризму инфраренального отдела аорты в плоскости x (справа вверху), плоскости y (справа в центре) и плоскости z (справа внизу) с объемным изображением (слева).
Осложнения после трансфеморальной пункции
Псевдоаневризмы
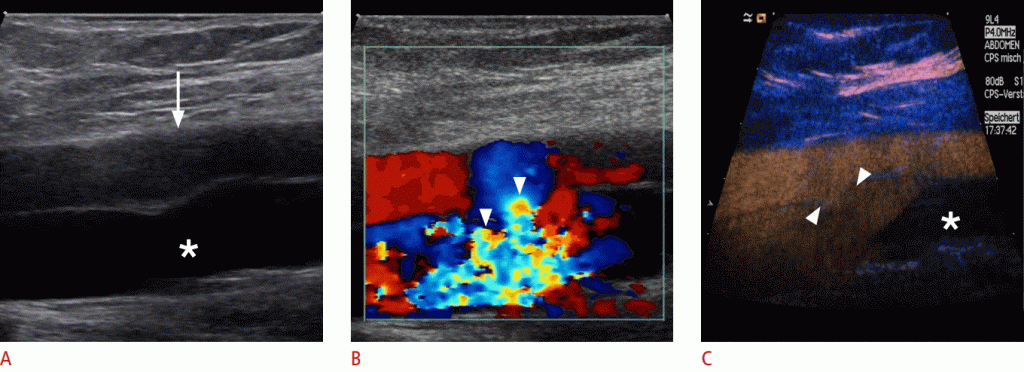
Ложные аневризмы или псевдоаневризмы после трансфеморальной пункции встречаются в 0,05% -9% всех случаев. Они характеризуются как разрыв в слое стенки артерии, который не закупоривается после пункции. Протекающая кровь вызывает пульсирующую гематому, которая образует заполненную кровью полость, которая подается через соединение между полостью и проколотой артерией. С увеличением размера увеличивается риск разрыва, что делает необходимым быстрый диагноз (Рис. 7)
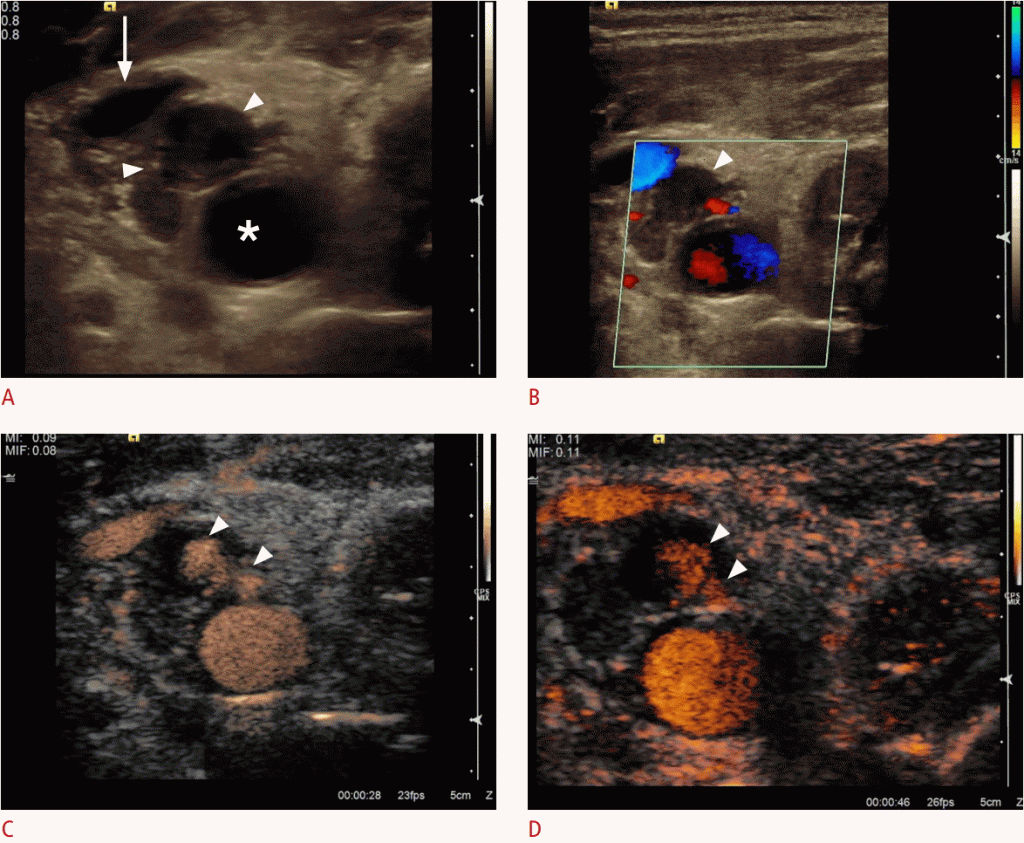
Рисунок 7: УЗИ бедренной артерии после катетерного вмешательства.
A, B. Снимки поперечного сечения B-режима (A) и цветного допплера (B) бедренной артерии (звездочки) определяют псевдоаневризму (наконечники стрел) без какого-либо заметного сигнала потока. C. Ультрасонография с контрастированием показывает частичную перфузию (стрелка) псевдоаневризмы, в то время как в дистальной части перфузия отсутствует (стрелки).
Артериовенозный свищ
Артериовенозные свищи возникают в 0,1% -3,6% всех случаев после трансфеморальной пункции. Они описаны как ятрогенно аномально связанные артерии и вены. Если фистула достаточно велика, они могут быть гемодинамически значимыми, вызывая снижение периферического сопротивления.
Артериовенозные свищи имеют тенденцию к увеличению в размерах, что делает хирургическое лечение предпочтительным вмешательством во многих случаях. В некоторых случаях артериовенозная фистула возникает самопроизвольно или может быть сдавлена ультразвуком. (Рис. 8)
Рисунок 8: УЗИ бедренной артерии после катетерного вмешательства.
A, B. На поперечных срезах B-режима (A) и цветного допплера (B) артериовенозная фистула с турбулентным кровотоком в артериовенозной фистуле (наконечники стрел) показана между общей бедренной артерией (стрелка) и веной (звездочка) ). Полная протяженность вымышленной дорожки обусловлена разграничением алиасов. C. Ультрасонография общей бедренной артерии и вены с усилением контраста позволила выявить полную протяженность артериовенозного свищевого пути (наконечники стрел) и подтвердить наличие артериовенозной коммуникации. Дистальная часть общей бедренной вены (звездочка) не показывает никакого контрастного поглощения из-за артериального сканирования.
Диссекция
Рассечение происходит в 0,3% -3,6% всех случаев после трансфеморальной пункции. Подобно тому, как это было описано ранее для рассечения сонных артерий, сосудистая ультрасонография является методом визуализации выбора для обнаружения и характеристики расслоения, показывая фресковую гематому, а также ложный и истинный просвет, и дополнительно визуализируя любое уменьшение объемного потока крови в ложном просвете, что приводит к увеличению риска тромбоза, эмболизации или даже частичной или полной окклюзии артерии. Как обсуждалось ранее, современные ультразвуковые зонды могут идентифицировать небольшие рассечения с очень тонкими мембранами менее 1 мм. CEUS может повысить точность диагностики в сложных случаях (Рис. 9, 10).
Гематома
Гематомы возникают в 0,4% -11% всех случаев после трансфеморальной пункции и являются довольно распространенным осложнением в этом случае. Обычно гематомы локально ограничены и резорбируются в течение короткого периода времени. Их можно легко изобразить с помощью дуплексного УЗИ.
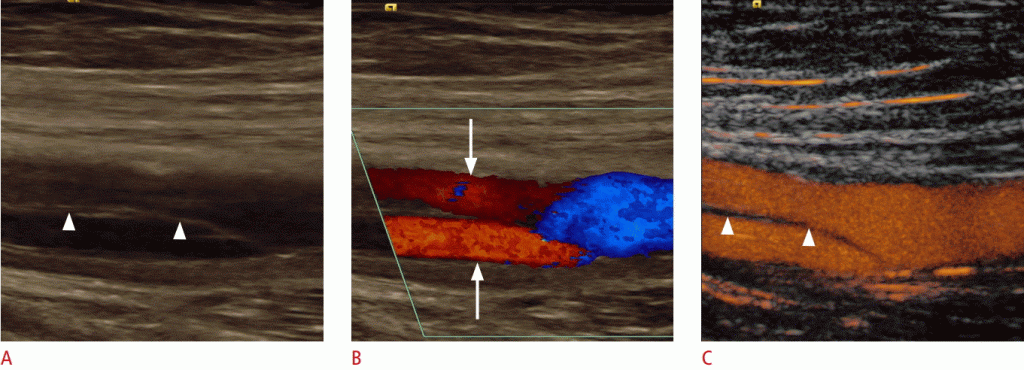
Рисунок 9: УЗИ диссекции общей бедренной артерии.
На сонограммах A, B. B-режима (A) и цветного допплера (B) показана общая бедренная артерия с расслоением интимы (стрелки). Оба просвета перфузируются в цветном доплеровском режиме (стрелки). C. Благодаря своему превосходному пространственному разрешению, рассекающая мембрана (наконечники стрел) и оба перфузированных просвета четко изображены на УЗИ с контрастным усилением.
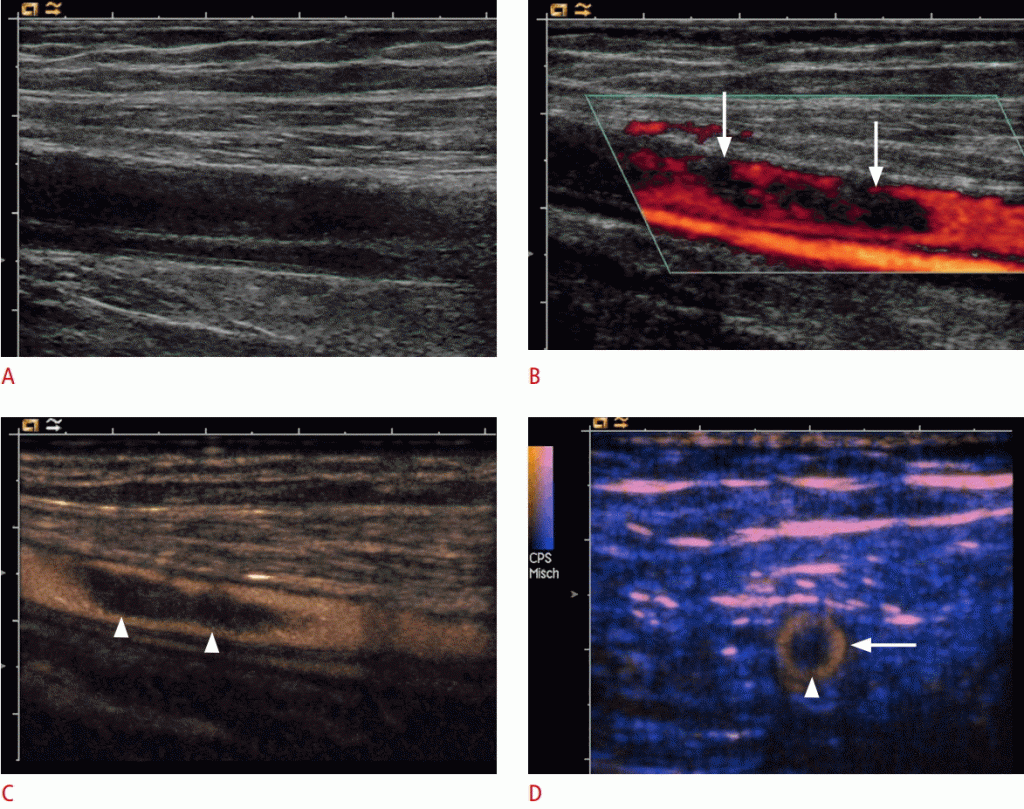
Рисунок 10: УЗИ общей бедренной артерии с подозрительным расслоением.
На сонограммах A, B. B-режима (A) и цветного допплера (B) показана неполная перфузия просвета сосуда (стрелки). C, D. Продольные (C) и поперечные (D) контрастные изображения демонстрируют плавающую эмболу (наконечники стрел) в центре общей бедренной артерии (стрелка).
Вывод
Для выявления, характеризации и наблюдения сосудистых патологий первым выбором является дуплексная ультрасонография. Тем не менее, дуплексное УЗИ имеет технические ограничения в диагностическом использовании, например, из-за наложения артефактов, которые могут усложнить диагностику. Применение CEUS может повысить диагностическую эффективность.
Обследование с использованием CEUS сонной артерии и периферических сосудов улучшают разграничение сосудистых расстройств в отдельных случаях. Это быстро, не ионизирующая, экономически эффективная визуальная модальность практически без противопоказаний. Применение ультразвукового контрастного агента повышает чувствительность ультразвукового исследования при сосудистых заболеваниях и преодолевает некоторые ограничения в выявлении кровотока в сосудистых структурах.
В нашем каталоге вам доступны аппараты с поддержкой исследований с контрастными веществами. Если у вас остались вопросы, свяжитесь с нашим менеджером и он ответит на них.